#Quemaduras en Pediatría (#Burn)
🔥🚒👨🚒👩🚒
Mediante conceptos breves, abro hilo, iniciamos y abierto los comentarios👨💻
🔥🚒👨🚒👩🚒
Mediante conceptos breves, abro hilo, iniciamos y abierto los comentarios👨💻

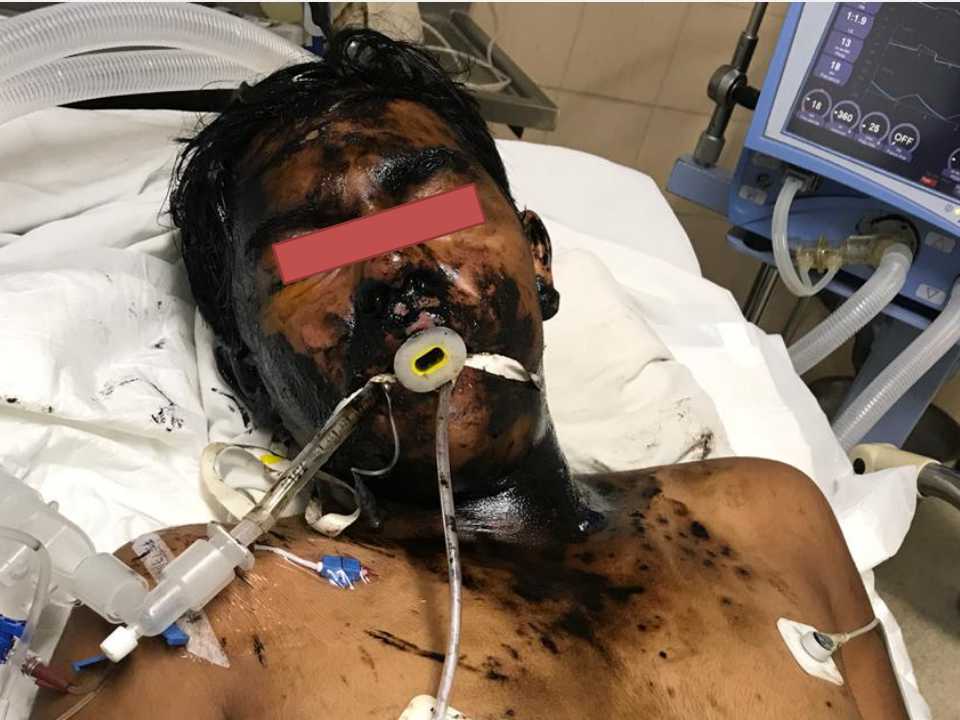
Paciente masculino adolescente de 14 años de edad, secundaria, consumo diario de marihuana, trabaja con asfalto y sufre quemadura de 2 grado en rostro, tórax y brazo derecho. 
Paciente femenino de 4 años de edad, sin antecedentes de importancia, al estar en cocina jala olla con sopa hirviendo cayendo en brazo derecho y pierna derecha. 

Parte de las imágenes presentadas fueron otorgadas en la Sesión General del Hospital General Regional No. 1 en Querétaro, México.
Hagamos de esto algo interactivo.
Hagamos de esto algo interactivo.

La mayoría de las quemaduras afecta <20% de SC.
Las lesiones por escaldadura se dan con mayor frecuencia en el baño y accidentes de cocina. Los países en desarrollo son más vulnerables a lesiones de este tipo.
Las lesiones por escaldadura se dan con mayor frecuencia en el baño y accidentes de cocina. Los países en desarrollo son más vulnerables a lesiones de este tipo.

Si existe lesión por inhalación, la mortalidad incrementa. El hablar de quemaduras es hablar de una enfermedad base, y nos referimos a esto como aquella enfermedad que su tratamiento forma parte base del manejo de otras patologías.
Síndrome de piel escaldada (estafilococo), Síndrome de Steven-Johnson y/o Necrólisis Epidérmica Tóxica y heridas crónicas son algunos ejemplos de enfermedades que toman parte del tratamiento de las quemaduras.
¿Sabes de alguna otra enfermedad que tome parte de dicho tratamiento?
¿Sabes de alguna otra enfermedad que tome parte de dicho tratamiento?
Existen muchas definiciones en la literatura. Para este hilo ocuparemos la de la @WHO. 

A manera de recordatorio: por calor (puede ser flama directa, objeto o escaldadura) en Terminator 2. Peter Parker sufrió una por radiación. El Joker, por químicos. Thor sufrió una eléctrica en la primera película de su serie. Futura quemadura por fricción en Misión Imposible. 

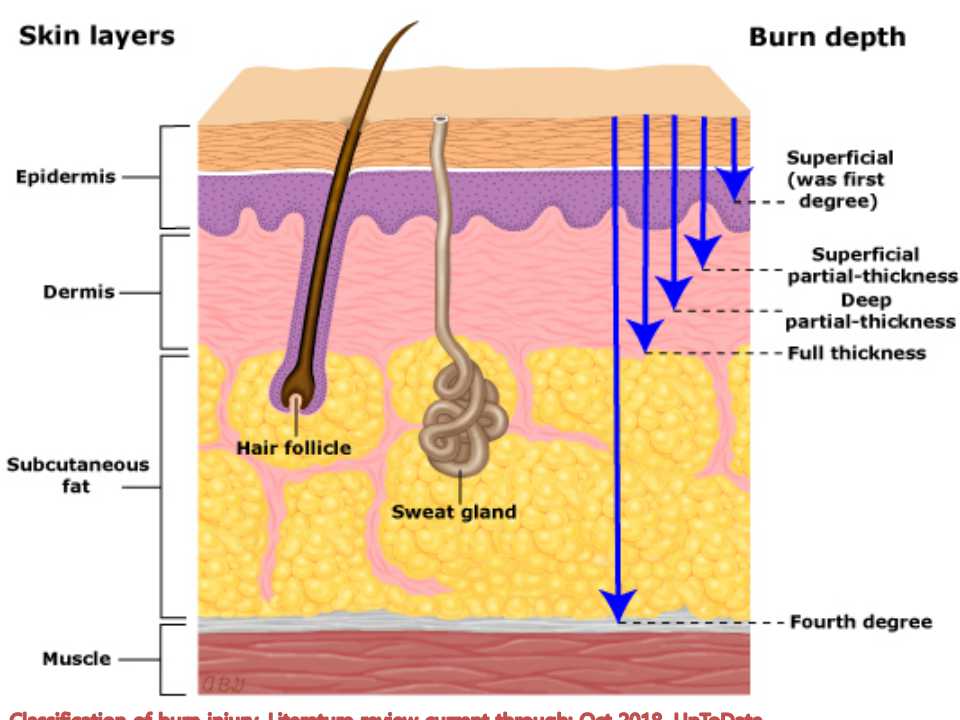
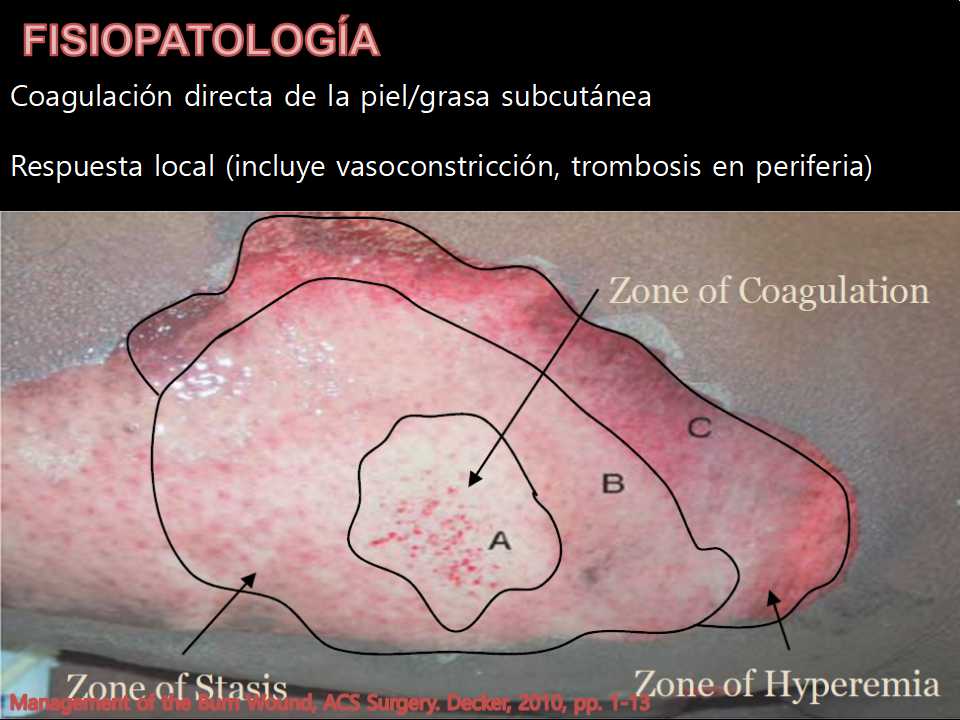
Conocemos bien esta imagen y lo que refleja, las zonas descritas por Jackson en 1947.
Este proceso de la respuesta local va a estar exacerbado por hipotensión, hipotermia e infección.
Con nuestro tratamiento, podemos buscar salvar la zona de estasis. Esto no siempre es posible.
Este proceso de la respuesta local va a estar exacerbado por hipotensión, hipotermia e infección.
Con nuestro tratamiento, podemos buscar salvar la zona de estasis. Esto no siempre es posible.
Componente básico de la gravedad de las quemaduras es la extensión y la profundidad. Esta última, esta afectada por ciertos factores. 

La temperatura es factor importante para la profundidad, y el tiempo necesario para que ocasione un daño significativo, por lo que su relación es directa (a mayor temperatura, mayor lesión).
El tiempo es para ocasionar quemadura de grosor completo.
El tiempo es para ocasionar quemadura de grosor completo.

Los niños mayores, adolescentes y adultos al contacto con un objeto caliente retiran la zona afectada. Sin embargo, este reflejo no está desarrollado en recién nacidos y niños pequeños, por lo que tienden a "congelarse" y tener un mayor contacto con la causa de la quemadura. 

Recuerda que para revisar la temperatura de la bañera debes colocar tu mano dentro de esta y por 30 segundos para determinar si está a una temperatura adecuada. Esto, en caso de no tener termómetro con estos fines. La prevención es la mejor medicina.
El grosor de la piel es factor importante para la severidad de la quemadura (no es lo mismo la piel del párpado que la de los codos).
Además, los extremos de la edad (<1 año y >75 años) tienen una piel más delgada y un mayor riesgo de quemaduras profundas.
Además, los extremos de la edad (<1 año y >75 años) tienen una piel más delgada y un mayor riesgo de quemaduras profundas.

A mayor flujo sanguíneo, mayor disipación de calor, por lo que áreas más vascularizadas lo hacen mejor que áreas de pobre perfusión. Sin embargo, este factor puede ocasionar una mayor predisposición al edema. 

Algo a tomar en cuenta, es que no siempre es fácil determinar la profundidad de la lesión y que esta cambiará en las primeras horas y días con respecto a como llegue a urgencias. 

Los cambios sistémicos son ocasionados por la respuesta al estrés inicial.
Hay cambios neurohormonales, pérdida de líquido y proteínas. Se puede manifestar como SRIS hasta una disfunción multiorgánica. Agregamos el recuadro de comorbilidades (todo paciente tiene su peculiaridad).
Hay cambios neurohormonales, pérdida de líquido y proteínas. Se puede manifestar como SRIS hasta una disfunción multiorgánica. Agregamos el recuadro de comorbilidades (todo paciente tiene su peculiaridad).
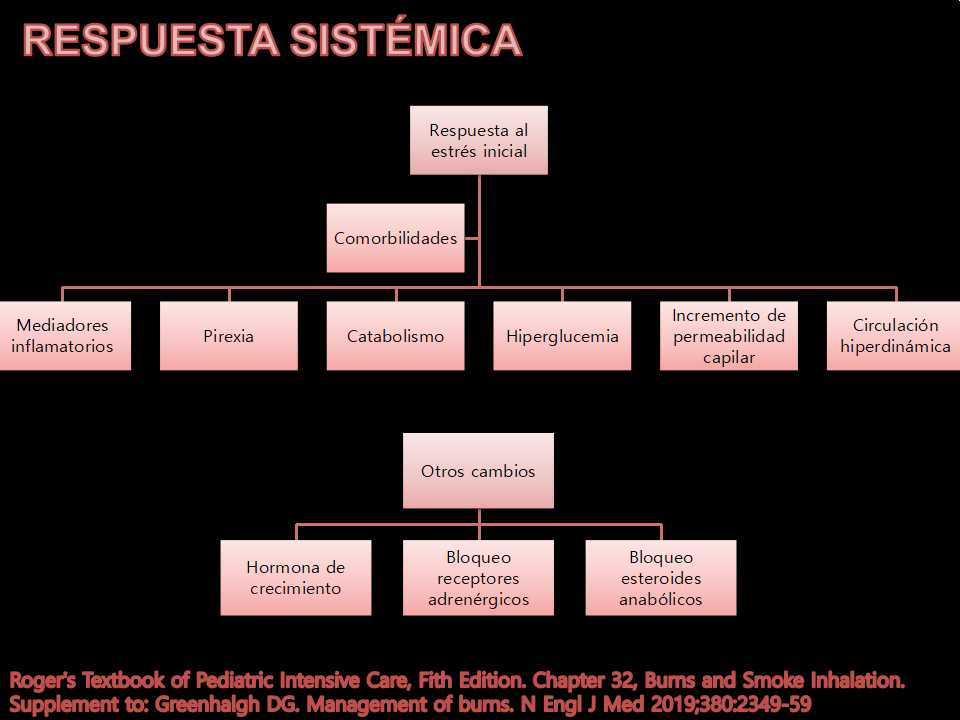
Hay movimiento de líquido del espacio intravascular al extravascular, con formación de edema (8 - 12 a 24 horas).
Incluso sin llevar al paciente a sobrecarga hídrica en el tratamiento, el edema es esperado. En caso de pasarse de aporte de líquidos, las secuelas se harán ver.
Incluso sin llevar al paciente a sobrecarga hídrica en el tratamiento, el edema es esperado. En caso de pasarse de aporte de líquidos, las secuelas se harán ver.
Citocinas liberadas estimulan el hipotálamo llevando a liberación de la hipófisis de señales hacia las glándulas adrenales, ocasionando liberación de catecolaminas y cortisol, llevando a taquicardia, taquipnea, incremento de la tasa metabólica basal de 1.4 a 1.5 veces lo normal.
El músculo es consumio para producir energía, por lo que hay hipermetabolismo y catabolismo, con disminución muscular y falla orgánica múltiple.
Esto se exacerbará si no iniciamos un aporte nutricional temprano.
Esto se exacerbará si no iniciamos un aporte nutricional temprano.
En quemadura por inhalación: ocasiona una función ciliar alterada, epitelio lesionado, atelectasias, edema pulmonar, alteración V/Q. Esto nos llevará a hipoxemia, hipercarbia, complianza alterada, incremento de resistencias vasculares pulmonares y de resistencia de la vía aérea. 

Recuerda a las quemaduras como causa de síndrome de dificultad respiratoria aguda #SDRA primario (pulmonar) o secundario (sistémico).
En las enfermedades enmascaradoras, en Urgencias tenemos a las quemaduras eléctricas.
Dependiendo la descarga y el tiempo de esta existe daño miocárdico (predisposición de arritmias), mioglobinuria (llevando a lesión renal aguda) y fracturas/luxaciones (contracciones musculares).
Dependiendo la descarga y el tiempo de esta existe daño miocárdico (predisposición de arritmias), mioglobinuria (llevando a lesión renal aguda) y fracturas/luxaciones (contracciones musculares).

Números a recordar según la SCQ: con afectación del 15% lleva a una respuesta inflamatoria sistémica en menores de un año. Con 20% se presenta una respuesta inflamatoria en escolares y adolescentes. 

Al 30% hay incremento de la mortalidad y con el 40% existe depresión miocárdica, considerar intubación orotraqueal. Estos números, así como el manejo de líquidos, no son reglas, por lo que puede variar dependiendo la profundidad y la respuesta al trauma de cada paciente.
Parte 1/2 de este hilo. En la continuación, comentaremos puntos clave de tratamiento y consideraciones intrahospitalarias (hilo cuenta con colaboración de @IvonneJurez6 infectóloga pediatra, @grisici y @GabiOrtz residentes de pediatría y de Roger Damian cirujano plástico)
A nivel cultural, la pintura inicial del hilo se llama "L'Incendio di Borgo", pintada en el siglo XVI y se encuentra en el vaticano. El anciano y el lactante son reflejados como los más afectados.
¿Sabes quién la pintó?
@threadreaderapp unroll
¿Sabes quién la pintó?
@threadreaderapp unroll
• • •
Missing some Tweet in this thread? You can try to
force a refresh