🚨🚑🚁🏥 Ergebnisse des @UKREBOATrial präsentiert am #CCR23:
Frage: Profitieren Patient:innen mit schwerstem Trauma und nicht kompressibler Torso-Blutung von Standard Care & #REBOA versus Standard Care ohne REBOA?
Design: prospektiv randomisierte multicenter Studie in den UK.
Frage: Profitieren Patient:innen mit schwerstem Trauma und nicht kompressibler Torso-Blutung von Standard Care & #REBOA versus Standard Care ohne REBOA?
Design: prospektiv randomisierte multicenter Studie in den UK.
Primary Outcome: 90 Tage Mortalität
Secondary Outcomes: Mortalität nach 3,6, 24 Stunden, in hospital, etc.
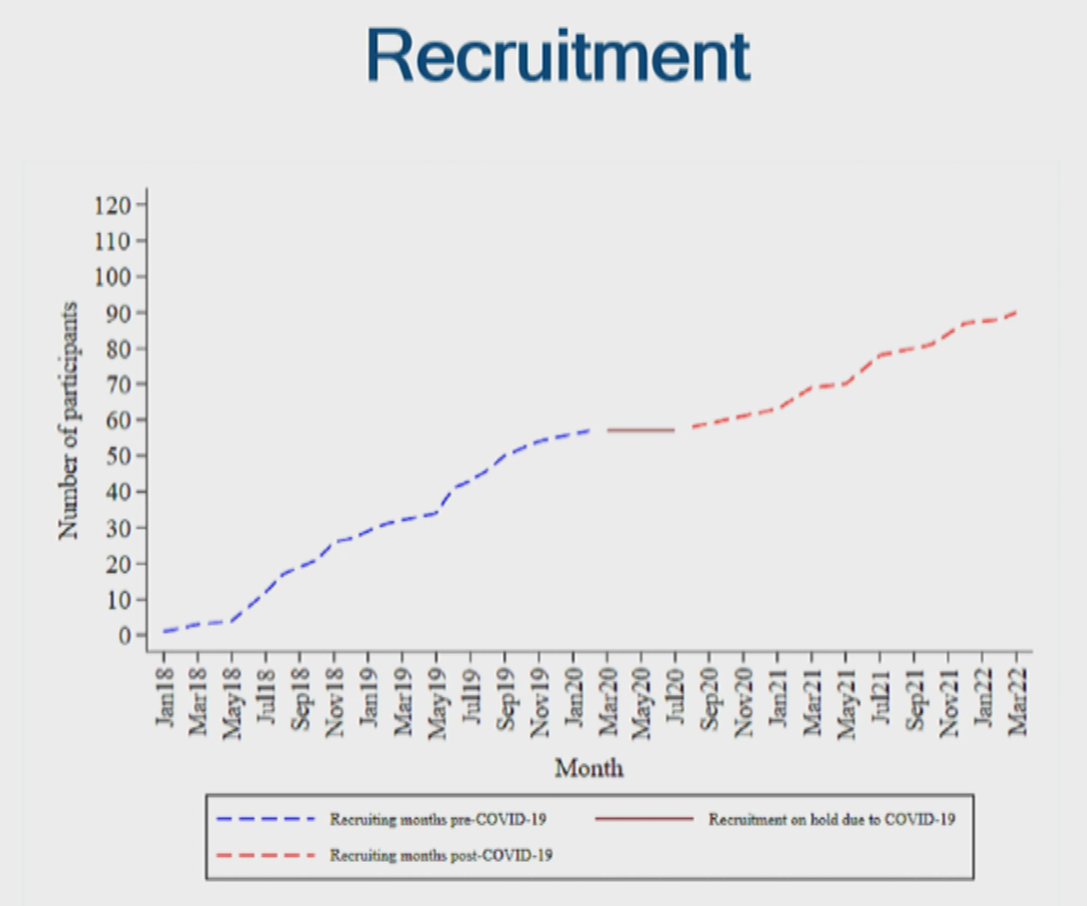
geplante Sample Size: 120
geplante Interimsanalysen nach 40 und 80 Patient:innen.
Abbruch der Studie nach der zweiten Interimsanalyse (90 Einschlüsse).
Secondary Outcomes: Mortalität nach 3,6, 24 Stunden, in hospital, etc.
geplante Sample Size: 120
geplante Interimsanalysen nach 40 und 80 Patient:innen.
Abbruch der Studie nach der zweiten Interimsanalyse (90 Einschlüsse).
Baseline Daten:
Medianes Alter 46 Interventionsgruppe,
39 Kontrollgruppe,
61/77 % männlich, >85% stumpfes Trauma,
Medianer ISS 41:
also eine Kohorte von wirklich Schwerstverletzten, wie wir sie auch in 🇪🇺 erwarten würden.

Medianes Alter 46 Interventionsgruppe,
39 Kontrollgruppe,
61/77 % männlich, >85% stumpfes Trauma,
Medianer ISS 41:
also eine Kohorte von wirklich Schwerstverletzten, wie wir sie auch in 🇪🇺 erwarten würden.


Interessant:
Mediane Systole präklinisch 85mmHG
lediglich 50% mit Systole <90,
30% Systole < 70
ähnlich dann bei Spitaleintritt.
Prähospitalzeit in beiden Gruppen im Median 90 Minuten‼️
Mediane Systole präklinisch 85mmHG
lediglich 50% mit Systole <90,
30% Systole < 70
ähnlich dann bei Spitaleintritt.
Prähospitalzeit in beiden Gruppen im Median 90 Minuten‼️

Wichtig: in der #REBOA Gruppe haben nur 19 von 46 Patient:innen auch tatsächlich eine REBOA bekommen (aus sehr unterschiedlichen Gründen).
#REBOA etwa 50/50 in Zone I und Zone III,
Zeit bis REBOA im Median 32 Minuten

#REBOA etwa 50/50 in Zone I und Zone III,
Zeit bis REBOA im Median 32 Minuten


Also: Schwerverletzte, hämodynamisch kompromitierte, blutende Patient:innen.
Was denkt Ihr? Welche Gruppe kommt besser raus?
Was denkt Ihr? Welche Gruppe kommt besser raus?
Ergebnis: 🚨 #REBOA zusätzlich zur Standard Care steigert 90 Tage Mortalität substantiell (OR 1.58).
Mit 87% Wahrscheinlichkeit liegt die OR über 1 (i.e. REBOA schadet).
Poff.😳😮
Das hatte ich nicht erwartet.
Mit 87% Wahrscheinlichkeit liegt die OR über 1 (i.e. REBOA schadet).
Poff.😳😮
Das hatte ich nicht erwartet.

Zudem: der Mortalitätsunterschied manifestiert sich sehr früh und ist bereits nach 3 Stunden zu sehen (und dort sogar am deutlichsten).
Damit fällt das Argument weg, das 90 Tage Mortalität einfach zu stark von anderen Faktoren als Verbluten beeinflusst wird.

Damit fällt das Argument weg, das 90 Tage Mortalität einfach zu stark von anderen Faktoren als Verbluten beeinflusst wird.


Und warum das alles?
Vermutlich, weil die Pateinten in der REBOA Gruppe deutlich länger bis zur definitiven Blutungskontrolle brauchen als die ohne. 155 vs 64 Minuten im Mittel.😮
Vermutlich, weil die Pateinten in der REBOA Gruppe deutlich länger bis zur definitiven Blutungskontrolle brauchen als die ohne. 155 vs 64 Minuten im Mittel.😮

Kann man diskutieren, hinterfragen, etc, mein 🧵dazu folgt
Aber: das ist die mit Abstand beste Evidenz zum Thema #REBOA im Trauma, aus einer extrem gut gemachten real world Studie.
Fantastische Leistung @janjansenuk @MarionKCampbell @UKREBOATrial 🙏👏🙏
Eure Schlussfolgerung?
Aber: das ist die mit Abstand beste Evidenz zum Thema #REBOA im Trauma, aus einer extrem gut gemachten real world Studie.
Fantastische Leistung @janjansenuk @MarionKCampbell @UKREBOATrial 🙏👏🙏
Eure Schlussfolgerung?
• • •
Missing some Tweet in this thread? You can try to
force a refresh