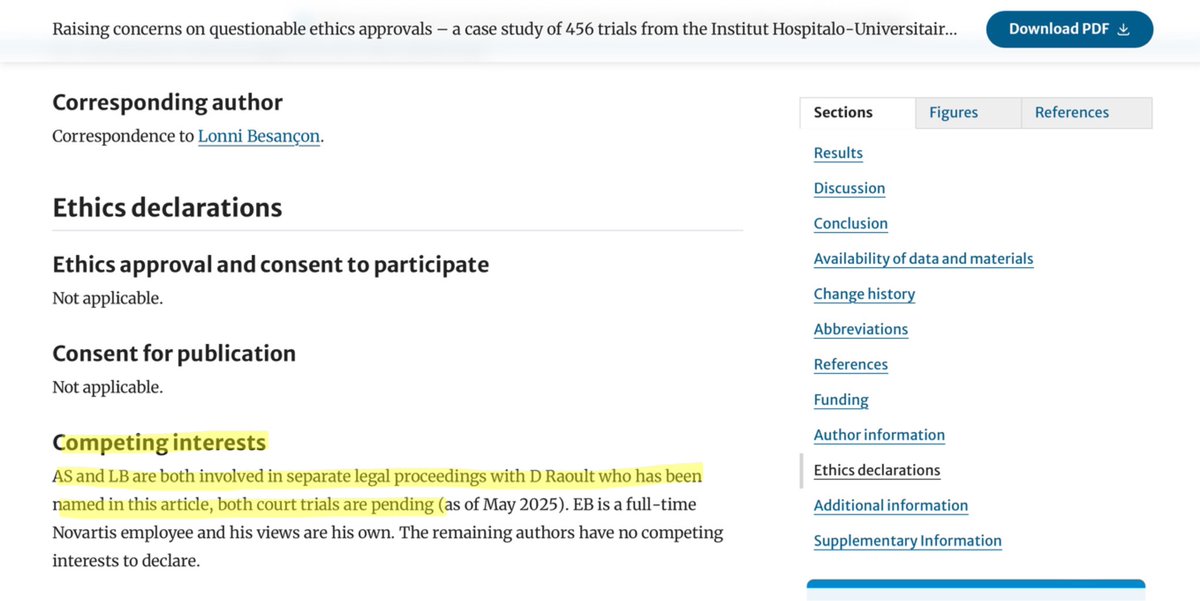
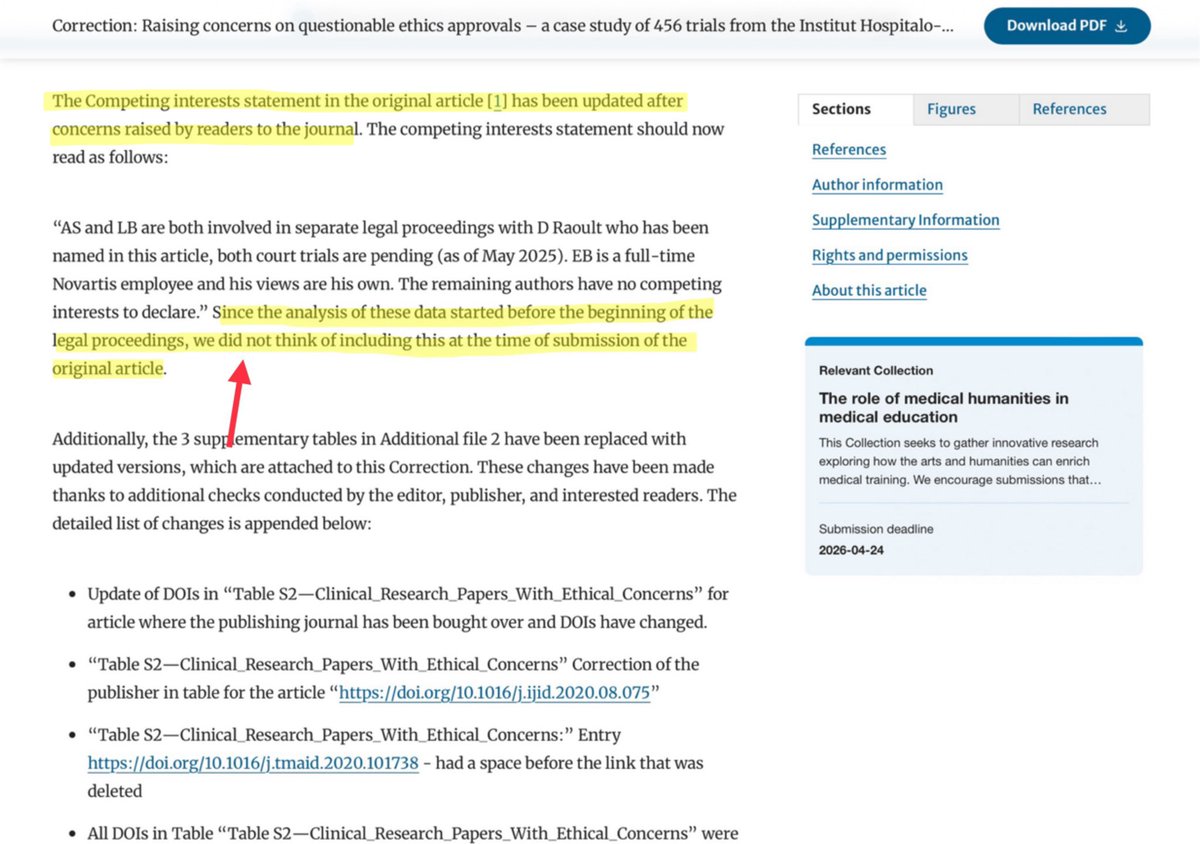
1/n Le Pr Molimard estime que ma critique des chiffres belges utilisés dans la modélisation affirmant que l’HCQ a tué 16.000 personnes en Europe durant la première vague est de la désinformation. Selon lui, avec des données complètes, les chiffres belges seraient corrects.


2/n Cette modélisation présente plusieurs problèmes méthodologiques et c’est à cause de ces problèmes que les chiffres belges sont faux. (Ceux des autres pays analysés sont donc probablement faux également puisque la méthode est identique).
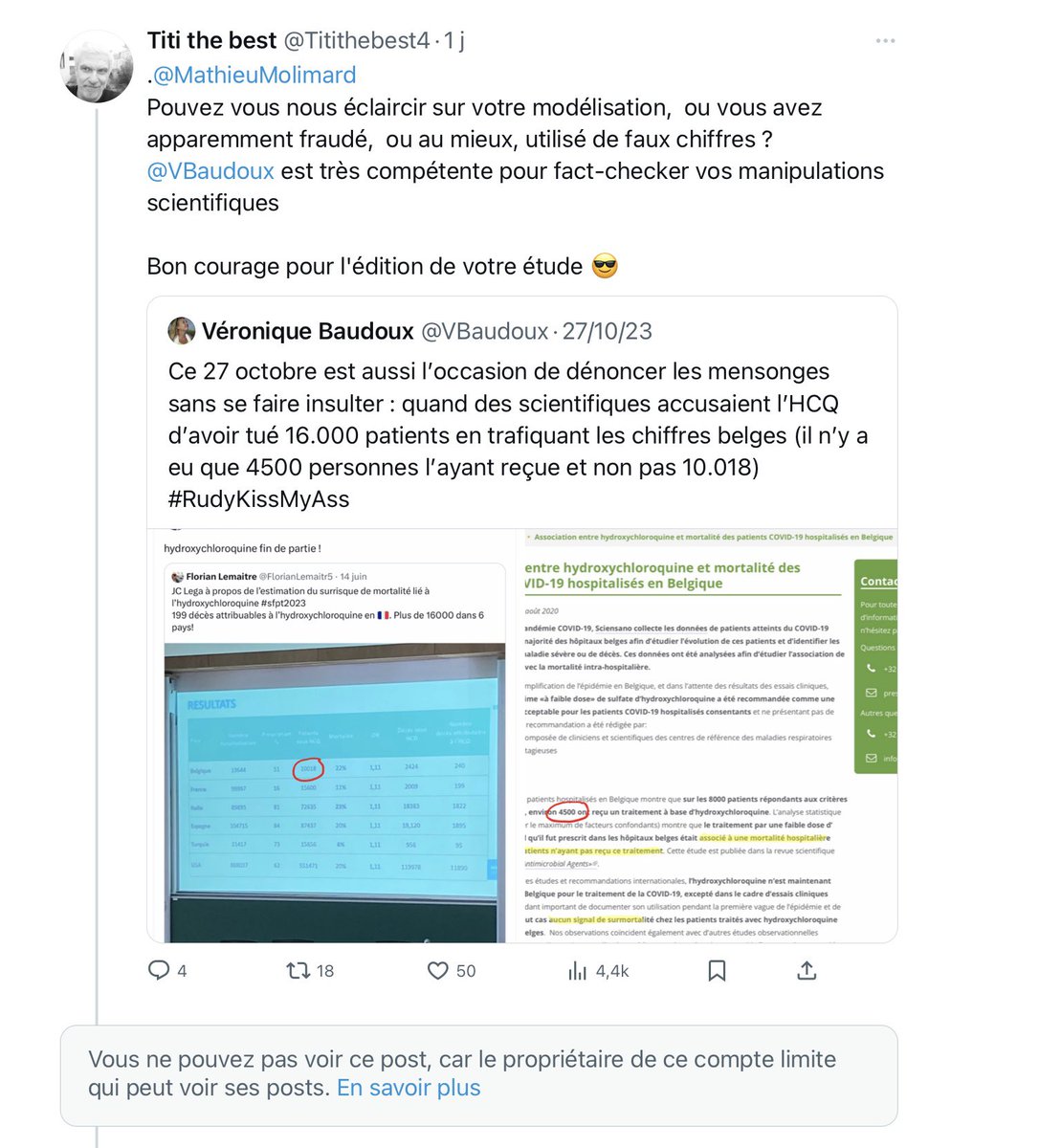
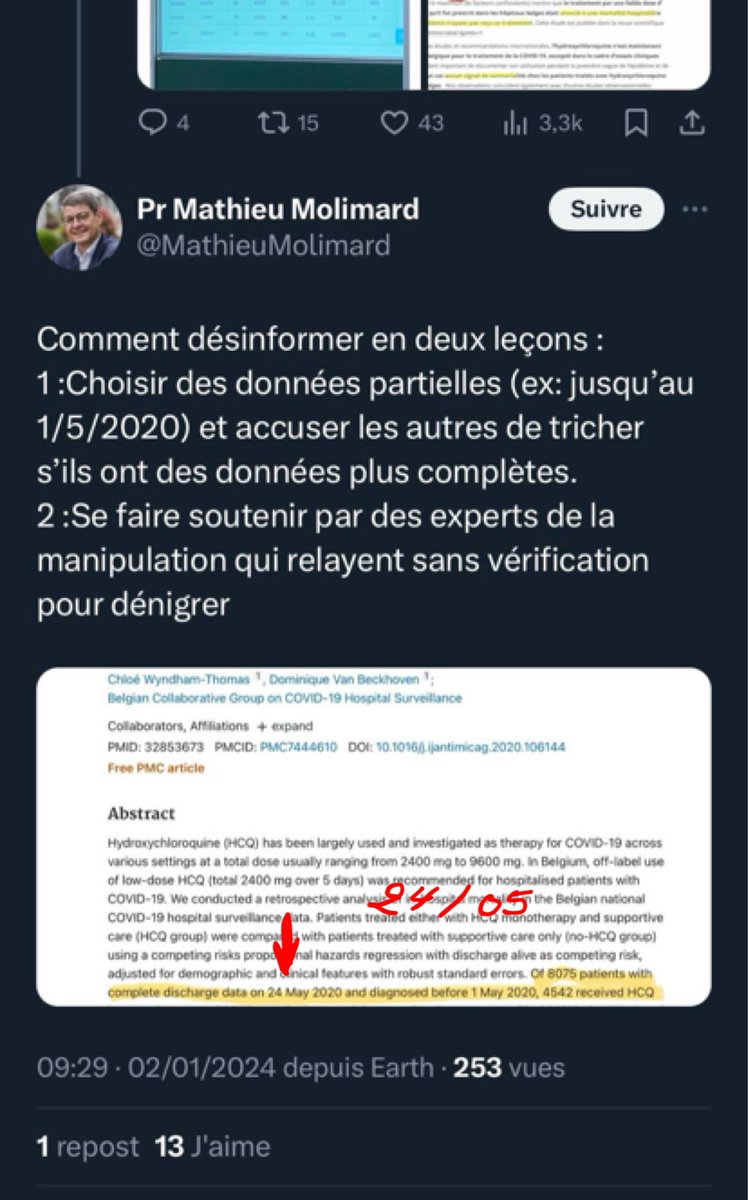
3/n Problème n°1 : Le nombre de patients hospitalisés pour Covid ayant reçu de l’HCQ durant la première vague. Les auteurs estiment ce nombre à 10.018. Comment l’ont-ils obtenu ? En se référant à l’étude nationale belge qui s’est déroulée jusqu’au 24 mai 2020.


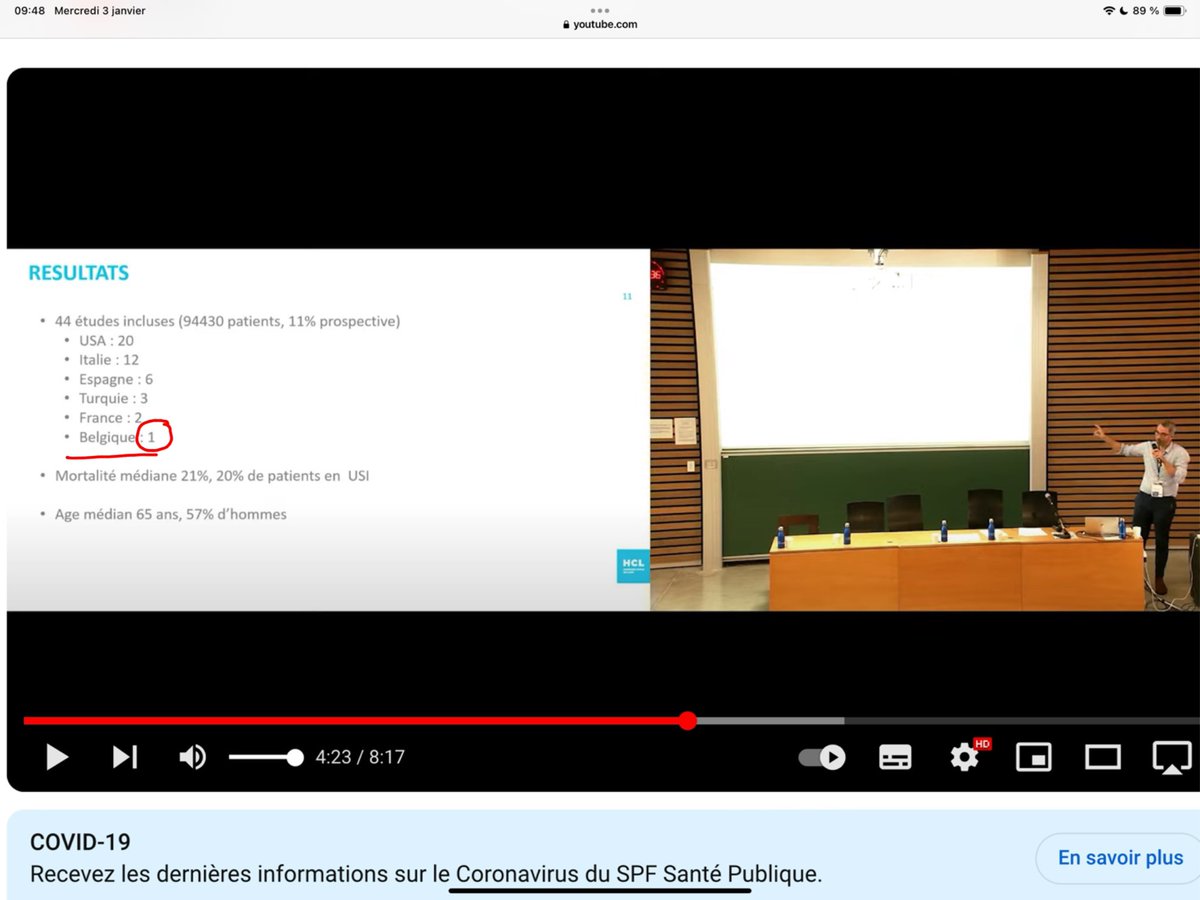
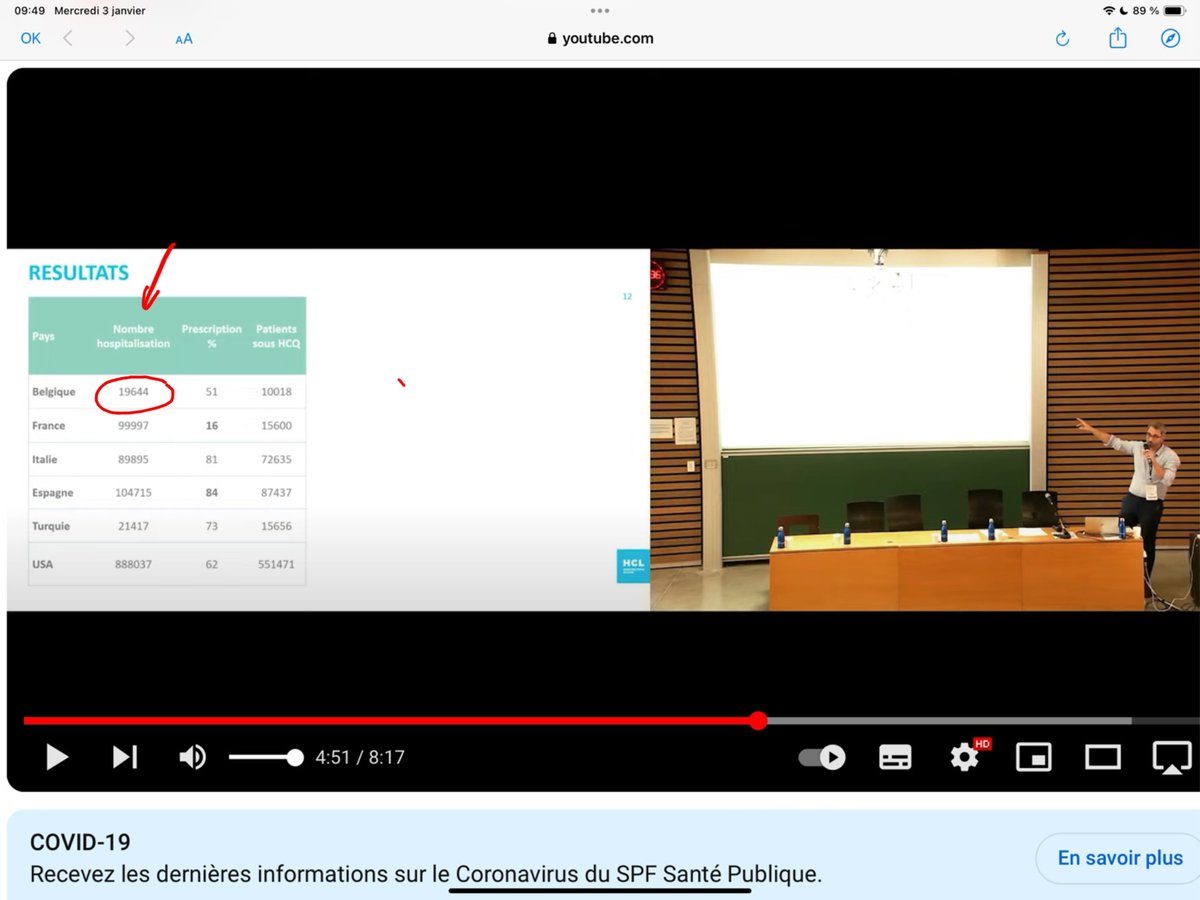
4/n De cette étude, ils ont extrait le taux de prescription d’HCQ de 51 % et ils l’ont appliqué à TOUS les patients hospitalisés (19.644) alors qu’en réalité, ce ne sont que 51% des 8910 patients inclus dans l’étude qui ont reçu l’HCQ, soit 4542 personnes.




6/n La première erreur méthodologique est donc de généraliser ce taux de prescription de 51 % extrait de l’étude à l’ensemble des patients belges hospitalisés pour covid. Car cela aboutit à un nombre de 10.018 personnes au lieu de 4.542. C’est une grosse différence !
7/n Il faut noter que ce chiffre de 4500 est confirmé par Sciensano (l’institut belge de santé publique) qui a récolté les données pour cette étude nationale. 
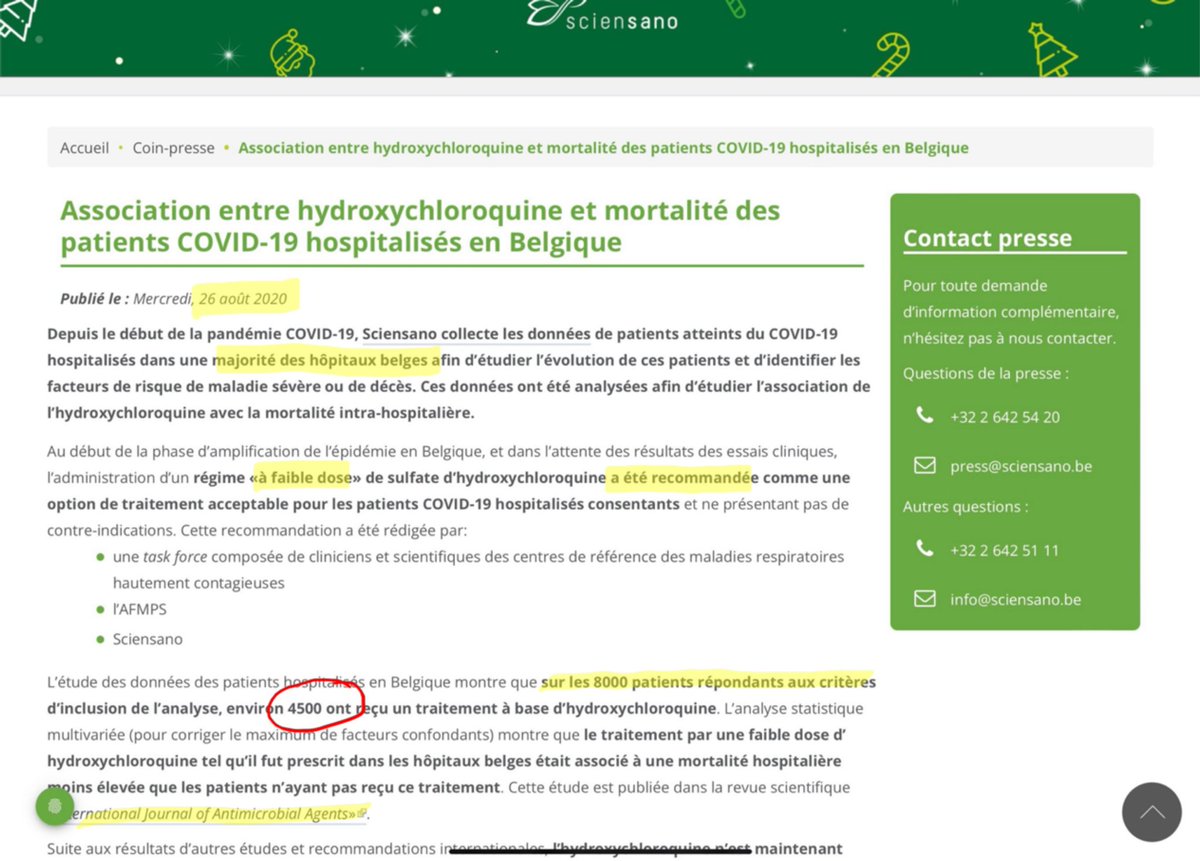
8/n La question a été posée lors de la séance à la Chambre des Représentants du 16 juin 2020, et la ministre belge de la santé a répondu que 5.000 personnes avaient reçu l’HCQ en Belgique (page 18).
dekamer.be/doc/CCRI/pdf/5…


dekamer.be/doc/CCRI/pdf/5…


9/n Mais le Pr Molimard répond que ce ne sont que des données partielles puisque l’étude belge s’est arrêtée le 24 mai. Néanmoins, il n’indique pas sur quelle période porte la modélisation. Et l’information ne se trouve pas non plus dans la vidéo explicative. 
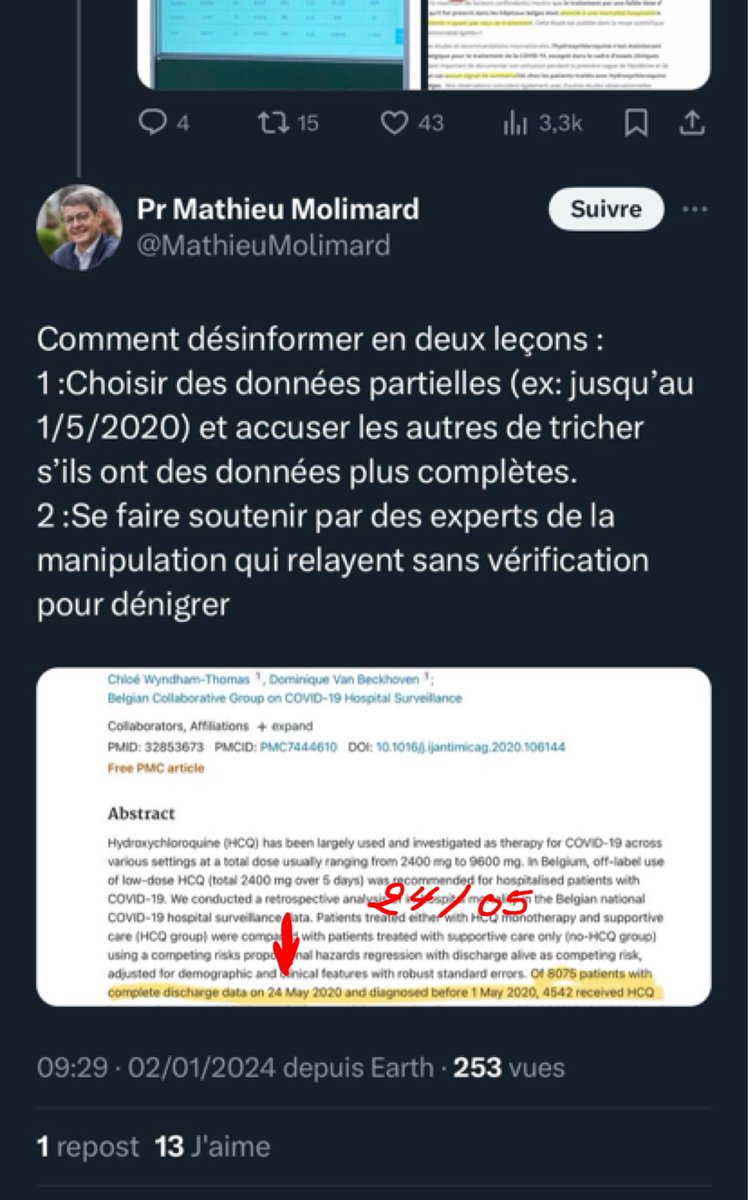
10/n On peut cependant en avoir une estimation assez précise en recherchant à quel moment le nombre de 19.644 patients hospitalisés pour covid a été atteint en Belgique puisque c’est ce chiffre qui est utilisé dans la modélisation : il s’agit du 31 août. (19.652 patients).


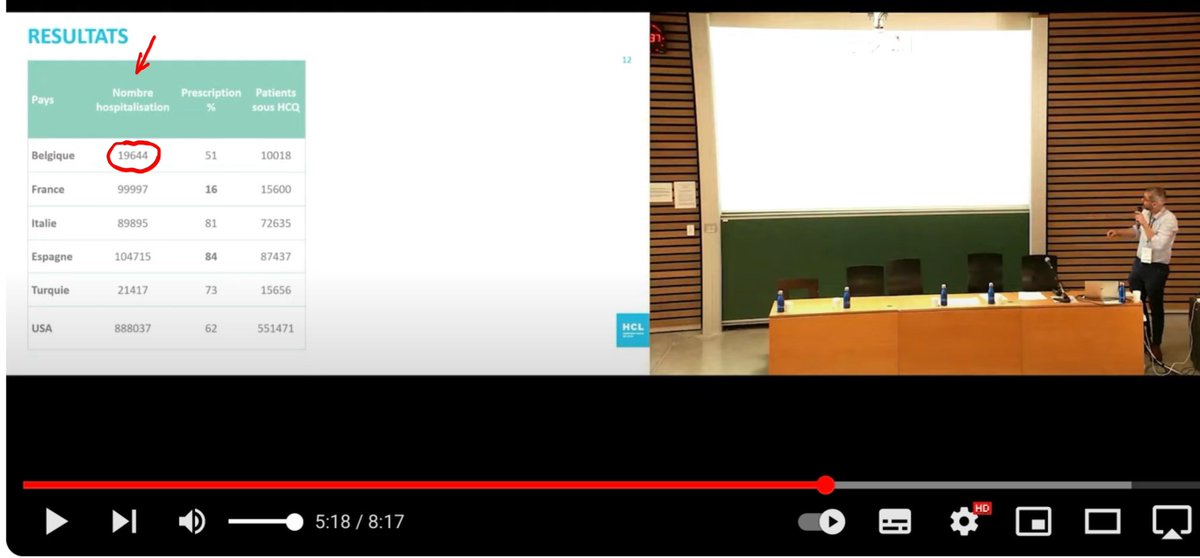

11/n Et puisque la modélisation est publiée depuis hier, on peut y lire qu’elle utilise les données officielles d’hospitalisations jusqu’au 17 juillet 2020.
sciencedirect.com/science/articl…

sciencedirect.com/science/articl…

12/n Le chiffre de 10.018 patients ayant reçu l’HCQ est-il alors plausible pour cette période qui va en effet un peu plus loin que le 24 mai 2020 ?
Voyons cela…
Voyons cela…
13/n Le 24 mai 2020, il y avait eu 17.357 patients hospitalisés pour covid en Belgique. Et 4.542 patients avaient reçu l’HCQ. 

14/n Selon la modélisation, au 17 juillet 2020, il y avait eu 19.644 patients hospitalisés - soit 2.287 patients supplémentaires depuis le 24 mai et 10.018 patients avaient reçu l’HCQ - soit 5.476 patients de plus depuis le 24 mai.
15/n Selon le Pr Molimard, les données complètes montreraient que les chiffres belges utilisés dans la modélisation seraient corrects. Mais cela signifierait que 5.476 patients de plus auraient reçu l’HCQ alors qu’il n’y a eu que 2.287 hospitalisations supplémentaires !
16/n Ce n’est évidemment pas plausible. À moins d’accuser Sciensano et la Ministre de la Santé belge de mentir, ce chiffre de 10.018 patients belges ayant reçu de l’HCQ est donc FAUX !
17/n Et cela démontre qu’appliquer le taux de prescription de 51% tiré de l’étude nationale à TOUS les patients hospitalisés est une méthodologie… trompeuse. Qui aboutit à la conclusion inverse de celle de l’étude de référence.
18/n Puisque les auteurs de la modélisation en arrivent à conclure une surmortalité due à l’HCQ pour 240 patients belges alors que l’étude nationale conclut à une mortalité diminuée pour les patients l’ayant reçue.




20/n Cette fausse conclusion de surmortalité provient donc, en premier lieu, de ce faux chiffre de 10.018 patients ayant reçu l’HCQ. Mais aussi du deuxième problème de méthodologie.
21/n En effet, les auteurs ont appliqué un taux moyen de surmortalité de l’HCQ tiré de la méta-analyse Axfors dont on sait qu’elle reprend des études dans lesquelles les dosages d’HCQ sont nettement supérieurs aux dosages utilisés en Belgique.




22/n L’étude nationale belge citée en référence dans la modélisation indique en effet que la posologie d’HCQ était celle recommandée par les autorités soit un total de 2.400 mg d’HCQ répartis sur 5 jours. 

23/n Cette surmortalité supposée attribuée à l’HCQ par les auteurs va également à l’encontre d’une autre publication d’une des équipes belges ayant participé à l’étude nationale et qui a utilisé l’HCQ + l’Azithromycine. 

24/n Dans sa lettre à l’éditeur, cette équipe (Cliniques hospitalo universitaires Saint Luc à Bruxelles) conclut : « selon notre expérience clinique, il n’y a pas eu de problème de sécurité avec l’utilisation de l’HCQ (…) et son association avec AZM semble sécure également ». 

26/n Voilà donc les deux gros problèmes de cette modélisation qui aboutit alors à des conclusions inverses de l’étude qu’ils utilisent pourtant en référence.
Si une modélisation conclut l’inverse de la réalité prouvée et publiée, c’est que la méthodologie est mauvaise.
Si une modélisation conclut l’inverse de la réalité prouvée et publiée, c’est que la méthodologie est mauvaise.
27/n Qu’en est-il des autres pays ? Les auteurs ont appliqué un taux de prescription moyen issus des études qu’ils ont utilisées, soit 84% pour l’Espagne !
Est-ce plausible que 84% de tous les patients hospitalisés en Espagne jusqu’au 17 juillet 2020 aient été soignés avec l’HCQ?
Est-ce plausible que 84% de tous les patients hospitalisés en Espagne jusqu’au 17 juillet 2020 aient été soignés avec l’HCQ?
28/n Pour l’Italie, les auteurs appliquent un taux de prescriptions de l’HCQ de 81%. Il s’agit du taux moyen calculé sur base de 12 études.




29/n Je n’ai pas encore eu le temps de vérifier quelles études ils ont utilisées puisque la publication de leur article ne date que d’hier. Mais j’en avais trouvé une il y a déjà quelques mois.
ncbi.nlm.nih.gov/pmc/articles/P…
ncbi.nlm.nih.gov/pmc/articles/P…
30/n Cette étude porte sur 3.451 patients soignés dans 33 établissements hospitaliers. L’HCQ a été prescrite à 76,3% soit à 2.633 patients.




31/n Évidemment, si on appliquait ce taux de prescription de 76,3 % à TOUS les patients hospitalisés pour covid en Espagne durant la période allant jusqu’au 17 juillet 2020, on obtiendrait un nombre énorme de patients sous HCQ. Cela correspondrait-il à la réalité ?
32/n Et, comme dans l’étude belge, les auteurs concluent à une diminution de 30% de la mortalité chez les patients ayant reçu l’HCQ. Conclusion qui est contraire à cette surmortalité prétendue par la modélisation.
33/n À présent que la modélisation est publiée, on va pouvoir retrouver les études utilisées pour les autres pays. Et vérifier quel nombre total réel de patients ayant reçu l’HCQ ces études concernent en réalité.
34/n Dans la vidéo explicative, l’auteur principal évoque ces taux élevés. Il ne semble néanmoins pas les remettre en cause (mais il n’a pas remis en cause les chiffres belges non plus). Pourtant 81 et 84 % de taux de prescription, cela devrait suffire à s’interroger.
35/n En conclusion : en choisissant les paramètres qui conviennent, on peut faire dire ce qu’on veut à une modélisation. Et dans le cas de celle-ci, (au moins pour les données belges), les preuves sont flagrantes : elle invente une surmortalité pour l’HCQ.
36/n N’en déplaise au Pr Molimard qui n’a donc probablement pas analysé cette modélisation en détails puisqu’il prétend même qu’elle sous-estime la mortalité de l’HCQ ! 

37/n (et fin) : Confirmation de Sciensano : il n’y a pas eu de surmortalité associée à l’utilisation de l’HCQ dans les hôpitaux en Belgique. 

PS : Depuis, une autre étude belge a été publiée (en octobre 2023) qui conclut elle aussi au bénéfice de l’utilisation de l’HCQ
Toujours pas de surmortalité due à l’HCQ en vue…
sciencedirect.com/science/articl…

Toujours pas de surmortalité due à l’HCQ en vue…
sciencedirect.com/science/articl…

PS2 : L’article du Soir indique que les résultats ne correspondent pas à la réalité belge. JM Dogné (membre de l’Agence Européenne du Médicament (entre autres) explique pourquoi il estime que « cette étude ne veut absolument rien dire ».




• • •
Missing some Tweet in this thread? You can try to
force a refresh