Ecografía pulmonar 🫁. Guía fácil y práctica de como utilizarla. ABRO HILO
#POCUS #CardioEd #echofirst #ENARM #medicaleducation #ultrasound #MedEd #Cardiology
#POCUS #CardioEd #echofirst #ENARM #medicaleducation #ultrasound #MedEd #Cardiology
Es curioso porque clásicamente se decía que la ecografía pulmonar no era posible. Harrison afirmaba que " los ultrasonidos (US) se disipan rápidamente en el aire por lo que carecen de utilidad en la evaluación del parénquima pulmonar" ¿Qué ha cambiado? 

Daniel Lichtenstein, un intensivista francés, redescubrió la ecografía pulmonar. Es cierto que los US no se transmiten bien por el aire, pero Lichtensein descubrió que pequeñas alteraciones en la relación aire-agua a nivel pulmonar formaban artefactos ecográficos característicos. 

ANATOMÍA PULMONAR
inicialmente tenemos estructuras superficiales como la piel, el tejido subcutáneo, tejido muscular y posteriormente la costillas que dejan tipicamente sombra posterior. Más profundo encontramos la pleural parietal y visceral y finalmente el parénquima pulmonar.

inicialmente tenemos estructuras superficiales como la piel, el tejido subcutáneo, tejido muscular y posteriormente la costillas que dejan tipicamente sombra posterior. Más profundo encontramos la pleural parietal y visceral y finalmente el parénquima pulmonar.


TÉCNICA
En general para la ecografía pulmonar puede emplearse casi cualquier transductor, desde los líneales y cardiacos, hasta los curvilíneos y microconvexos, aunque la imagen diferirá ligeramente de unos transductores a otros.
En general para la ecografía pulmonar puede emplearse casi cualquier transductor, desde los líneales y cardiacos, hasta los curvilíneos y microconvexos, aunque la imagen diferirá ligeramente de unos transductores a otros.

SISTEMÁTICA
Hay varios métodos. El más utilizado es el de 6 regiones: se crean 2 líneas verticales que cruzan por la línea axilar anterior y posterior, y una línea horizontal que cruza a la altura de la línea mamilar. Exploramos en las 6 regiones varios espacios intercostales
Hay varios métodos. El más utilizado es el de 6 regiones: se crean 2 líneas verticales que cruzan por la línea axilar anterior y posterior, y una línea horizontal que cruza a la altura de la línea mamilar. Exploramos en las 6 regiones varios espacios intercostales

PATRONES
La relación entre el aire y el agua en el pulmón nos permite distinguir diferentes patrones ecográficos que se relacionan con entidades clínicas:
➡️Pulmón normal (Aireado/Seco)
➡️Neumotórax
➡️Síndrome intersticial
➡️Derrame pleural
➡️Consolidación
La relación entre el aire y el agua en el pulmón nos permite distinguir diferentes patrones ecográficos que se relacionan con entidades clínicas:
➡️Pulmón normal (Aireado/Seco)
➡️Neumotórax
➡️Síndrome intersticial
➡️Derrame pleural
➡️Consolidación

PULMÓN NORMAL, 2 características:
1. Deslizamiento pleural: Pleura hiperrefringente, centelleante y con movimiento horizontal (Vídeo). Este movimiento indica que:
- El paciente respira
- Las pleuras están juntas
- No hay obstáculo entre las pleuras
1. Deslizamiento pleural: Pleura hiperrefringente, centelleante y con movimiento horizontal (Vídeo). Este movimiento indica que:
- El paciente respira
- Las pleuras están juntas
- No hay obstáculo entre las pleuras
2. Parénquima normal: Con moteado +/- Líneas A (artefactos horizontales por reverberación de la línea pleural). Su presencia en general indica NORMALIDAD 

Además, utilizando modo M, obtenemos otro signo del pulmón normal: El "signo de la playa". El mar corresponde con la pared torácica mientras la arena de playa (aspecto ecográfico moteado o arenoso) corresponde con el parénquima pulmonar 

NEUMOTÓRAX
En contraposición patrón de pulmón normal, aquí no vamos a encontrar el movimiento horizontal de la pleural, con ese aspecto centelleante. ¿La razón? Pleura visceral y parietal ahora están separadas por aire.
En contraposición patrón de pulmón normal, aquí no vamos a encontrar el movimiento horizontal de la pleural, con ese aspecto centelleante. ¿La razón? Pleura visceral y parietal ahora están separadas por aire.
NEUMOTÓRAX
Si aplicamos el modo M en el neumotórax observamos que el signo de la playa desaparece, apareciendo el signo del código de barras.
El aspecto moteado del pulmón normal se debe a la transmisión de la vibración del corazón. Al no haber transmisión la "Playa" desaparece
Si aplicamos el modo M en el neumotórax observamos que el signo de la playa desaparece, apareciendo el signo del código de barras.
El aspecto moteado del pulmón normal se debe a la transmisión de la vibración del corazón. Al no haber transmisión la "Playa" desaparece

SINDROME INTERSTICIAL
Se caracteriza por presentar líneas B abundantes. Estos artefactos se caracterizan por:
-Iniciarse en la línea pleural
-Borran las líneas A
-Se extienden hasta el final de la pantalla
-Se mueven con el deslizamiento
Hasta 2 se podría considerar normal
Se caracteriza por presentar líneas B abundantes. Estos artefactos se caracterizan por:
-Iniciarse en la línea pleural
-Borran las líneas A
-Se extienden hasta el final de la pantalla
-Se mueven con el deslizamiento
Hasta 2 se podría considerar normal
SINDROME INTERSTICIAL
Hay que valorar las líneas B en varios espacios intercostales de cada región. Lo ideal es hacer pequeñas angulaciones con el transductor para que las líneas B se "deslicen" y podamos contabilizarlas
Hay que valorar las líneas B en varios espacios intercostales de cada región. Lo ideal es hacer pequeñas angulaciones con el transductor para que las líneas B se "deslicen" y podamos contabilizarlas
¿Qué es el síndrome intersticial?
Se define como la presencia de 3 ó más líneas B en 2 ó más espacios intercostales bilateralmente. Aunque no se sabe exactamente porqué aparece este artefacto, se intuye que se forman por interacción de los US con el intersticio.
Se define como la presencia de 3 ó más líneas B en 2 ó más espacios intercostales bilateralmente. Aunque no se sabe exactamente porqué aparece este artefacto, se intuye que se forman por interacción de los US con el intersticio.
¿Cuáles son las causas del síndrome intersticial?
Típicamente aparecen en estados congestivos como la IC descompensada ó el EAP, pero también pueden aparecer en situaciones inflamatorias (ej. SDRA) o fibróticas (FPI).
Típicamente aparecen en estados congestivos como la IC descompensada ó el EAP, pero también pueden aparecer en situaciones inflamatorias (ej. SDRA) o fibróticas (FPI).

SINDROME INTERSTICIAL
Se establecen varios grados de severidad en función de:
-Número de líneas B
-Distancia entre líneas B
-Ecodensidad
Aunque son varios métodos, todos traducen lo mismo, a mayor número de líneas b y mayor densidad, mayor gravedad.
Se establecen varios grados de severidad en función de:
-Número de líneas B
-Distancia entre líneas B
-Ecodensidad
Aunque son varios métodos, todos traducen lo mismo, a mayor número de líneas b y mayor densidad, mayor gravedad.
En este estudio se investigó la asociación entre el número de líneas B y la presencia de agua extravascular pulmonar con métodos invasivos. Como se observa en la gráfica, a mayor nº de líneas B, más agua extravascular con resultados significativos. 

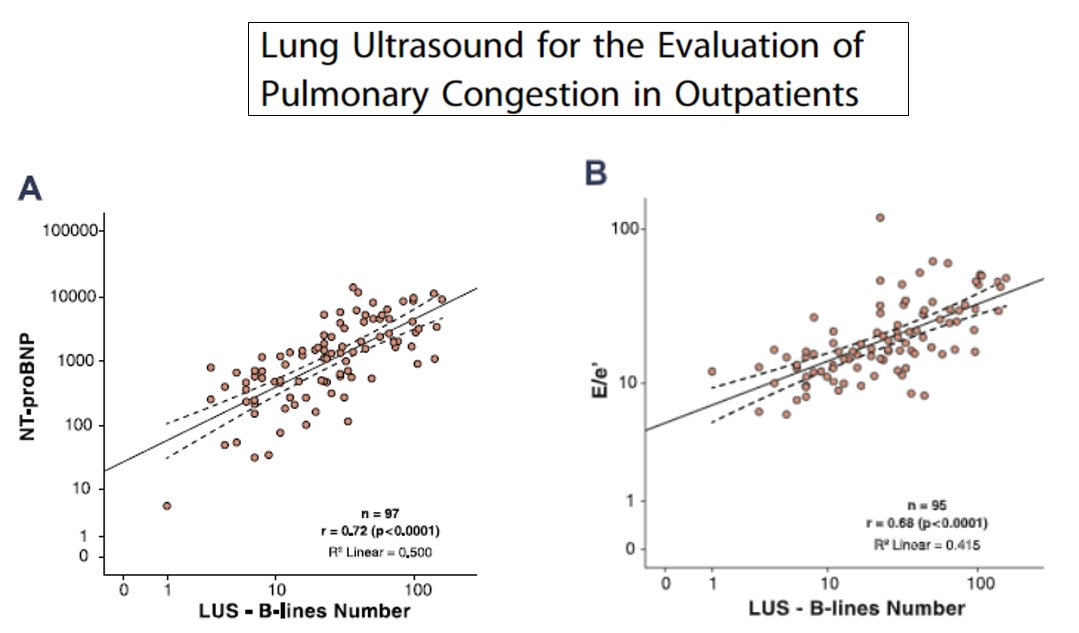
Otros estudios también han relacionado las líneas B con valores analíticos y ecográficos. En estas dos gráficas observamos asociación estadística con el NT-proBNP y con el E/e', que en definitiva traducen aumento de presiones izquierdas y tendencia a congestión pulmonar 
Este otro estudio es especialmente interesante por sus implicaciones clínicas. A los pacientes con IC se les sumó las líneas B antes del alta. Aquellos con >15 Líneas B según su protocolo tuvieron más rehospitalizaciones de forma significativa que los que tenían menos líneas B. 

DERRAME PLEURAL
Se explora a nivel posterior y lateral, a nivel inferior. Se caracteriza por la presencia de un área hipoecoica. El pulmón puede aparecer flotando en lo que se conoce como "signo de la medusa"
Se explora a nivel posterior y lateral, a nivel inferior. Se caracteriza por la presencia de un área hipoecoica. El pulmón puede aparecer flotando en lo que se conoce como "signo de la medusa"
DERRAME PLEURAL
En función de las características ecográficas podemos sospechar un trasudado o exudado. La presencia, por ejemplo, de tabiques o zonas hiperecogénicas internas debe hacernos sospechar un exudado. (Vídeo exudado)
En función de las características ecográficas podemos sospechar un trasudado o exudado. La presencia, por ejemplo, de tabiques o zonas hiperecogénicas internas debe hacernos sospechar un exudado. (Vídeo exudado)
DERRAME PLEURAL
Existen múltiples fórmulas descritas para cuantificar el derrame. La más utilizada es la de Balik por su sencillez. Consiste en medir en inspiración la longitud máxima interpleural y multiplicarla x 20. Obtenemos así los ml aproximados del derrame.
Existen múltiples fórmulas descritas para cuantificar el derrame. La más utilizada es la de Balik por su sencillez. Consiste en medir en inspiración la longitud máxima interpleural y multiplicarla x 20. Obtenemos así los ml aproximados del derrame.

CONSOLIDACIÓN
Básicamente se basa en el "signo del tejido", que no es otra cosa que identificar áreas hiperecogénicas, generalmente irregulares, dentro del parénquima. Normalmente traduce neumonía, aunque a veces las atelectasias pueden dar imágenes similares
Básicamente se basa en el "signo del tejido", que no es otra cosa que identificar áreas hiperecogénicas, generalmente irregulares, dentro del parénquima. Normalmente traduce neumonía, aunque a veces las atelectasias pueden dar imágenes similares
Y estos serían los 5 patrones más característicos de la ecografía pulmonar y sus hallazgos diagnósticos. FIN DEL HILO
Videos obtenidos de infografía y cursos de la dra Hirschhaut, dra Cabrera, así como de obtención propia.
Videos obtenidos de infografía y cursos de la dra Hirschhaut, dra Cabrera, así como de obtención propia.

• • •
Missing some Tweet in this thread? You can try to
force a refresh