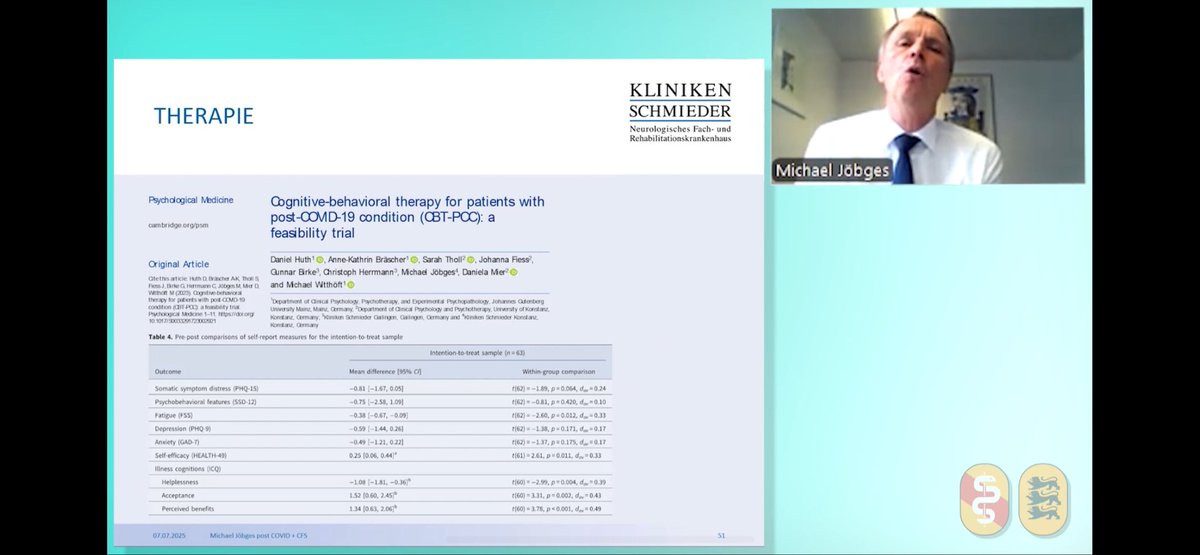
1/
Der „Klinisch Relevant Podcast“ mit Prof. Yesim Erim und Prof. Volker Köllner wird von vielen Ärztinnen und Ärzten gehört.
Umso wichtiger ist es, genau hinzuhören, wenn über #MECFS gesprochen wird.
Ein paar Punkte aus der aktuellen Folge.
Der „Klinisch Relevant Podcast“ mit Prof. Yesim Erim und Prof. Volker Köllner wird von vielen Ärztinnen und Ärzten gehört.
Umso wichtiger ist es, genau hinzuhören, wenn über #MECFS gesprochen wird.
Ein paar Punkte aus der aktuellen Folge.

2/
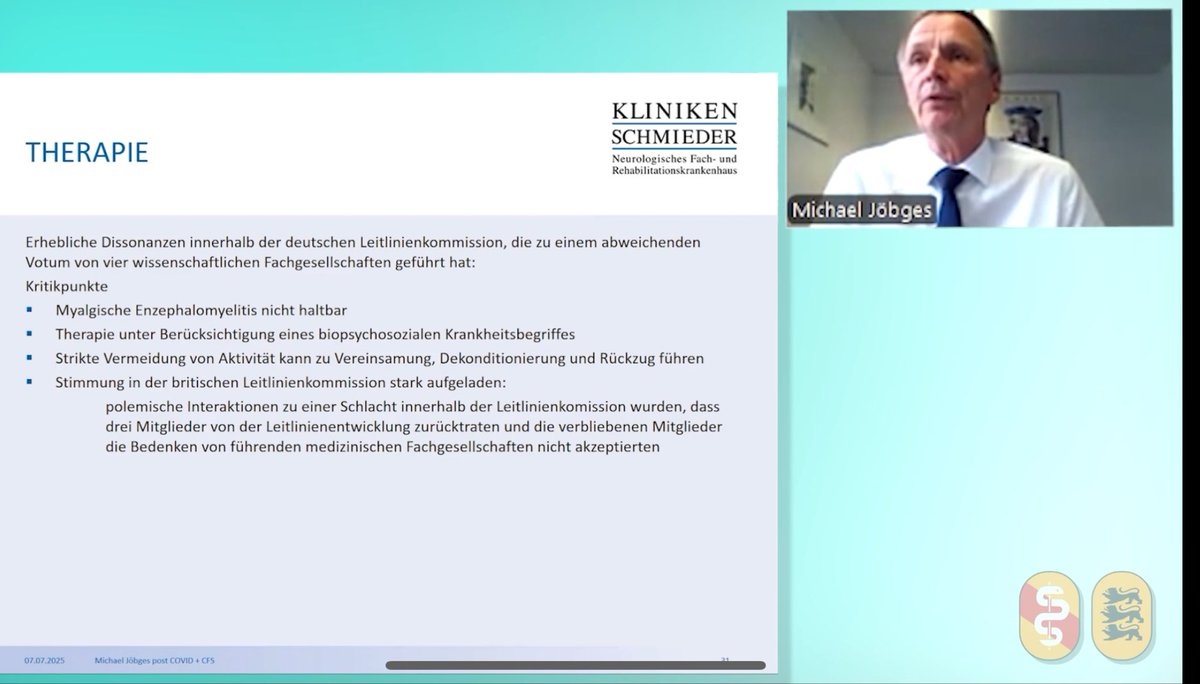
Diagnostik als Meinung
Im Podcast heißt es, Arbeitsgruppen „meinen“,
„ME/CFS diagnostiziert zu haben.“
Diagnosen sind jedoch keine Meinungen.
Sie folgen klar definierten Kriterien.


Diagnostik als Meinung
Im Podcast heißt es, Arbeitsgruppen „meinen“,
„ME/CFS diagnostiziert zu haben.“
Diagnosen sind jedoch keine Meinungen.
Sie folgen klar definierten Kriterien.



3/ Prävalenz
Im Podcast wird gesagt:
„In Deutschland gibt es etwa 1000 Menschen mit #MECFS.“
Die aktuellen Schätzungen liegen bei 300.000–500.000 Betroffenen.
Das ist kein kleiner Fehler – sondern eine Verkennung und Bagatellisierung der Dimension dieser Erkrankung.
Im Podcast wird gesagt:
„In Deutschland gibt es etwa 1000 Menschen mit #MECFS.“
Die aktuellen Schätzungen liegen bei 300.000–500.000 Betroffenen.
Das ist kein kleiner Fehler – sondern eine Verkennung und Bagatellisierung der Dimension dieser Erkrankung.

4/ Psychologisierung
So schlimm, wie „Patienten annehmen“, es in den Medien dargestellt werde,
sei #PEM nicht.
Dann wird erklärt, was das eigentliche Problem bei
ME/CFS sei:
– „hohe Leistungserwartung“
– „Durchhaltemuster“
– „angstbedingte Vermeidung“
– „sich Pausen nicht gönnen“



So schlimm, wie „Patienten annehmen“, es in den Medien dargestellt werde,
sei #PEM nicht.
Dann wird erklärt, was das eigentliche Problem bei
ME/CFS sei:
– „hohe Leistungserwartung“
– „Durchhaltemuster“
– „angstbedingte Vermeidung“
– „sich Pausen nicht gönnen“




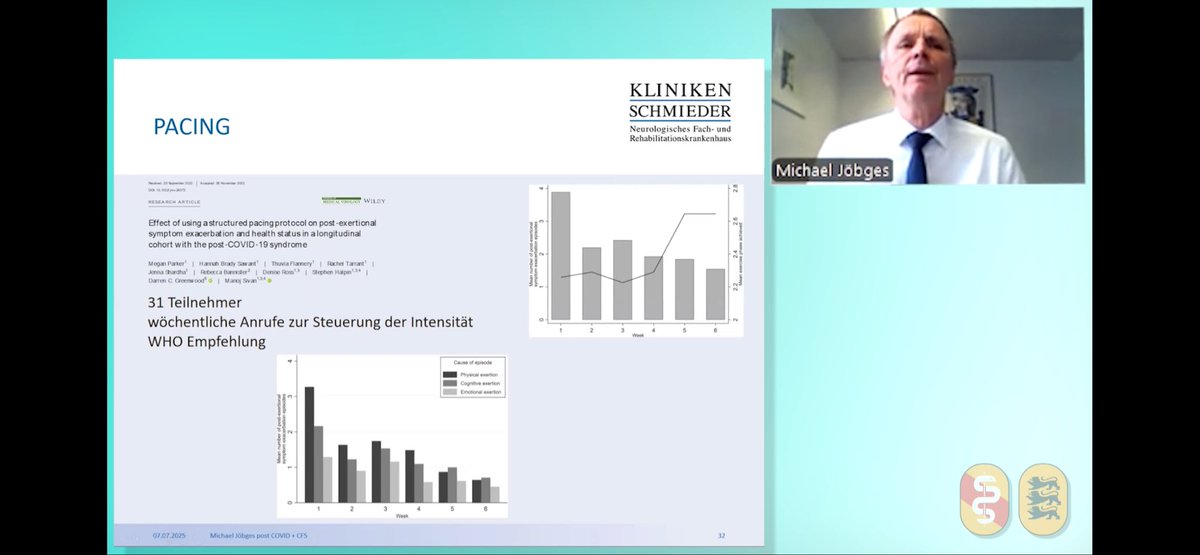
5/ Auch #Pacing wird entsprechend dargestellt als (wortwörtlich) „mal eine Pause einlegen“, was manche Patienten angeblich nicht schaffen, weswegen sie dann „den Rest des Tages platt“ seien. 







6/ Therapie wird im Podcast wie biografisch gerahmt.
Genannt werden u. a.:
-„über Lebensereignisse nachdenken“
-„was in der Pandemie passiert ist“
-„womit man vorher schon überfordert war“
-„nicht gut mit Beschwerden umgehen“
#MECFS wird zum Problem der fehlerhaften Verarbeitung.



Genannt werden u. a.:
-„über Lebensereignisse nachdenken“
-„was in der Pandemie passiert ist“
-„womit man vorher schon überfordert war“
-„nicht gut mit Beschwerden umgehen“
#MECFS wird zum Problem der fehlerhaften Verarbeitung.




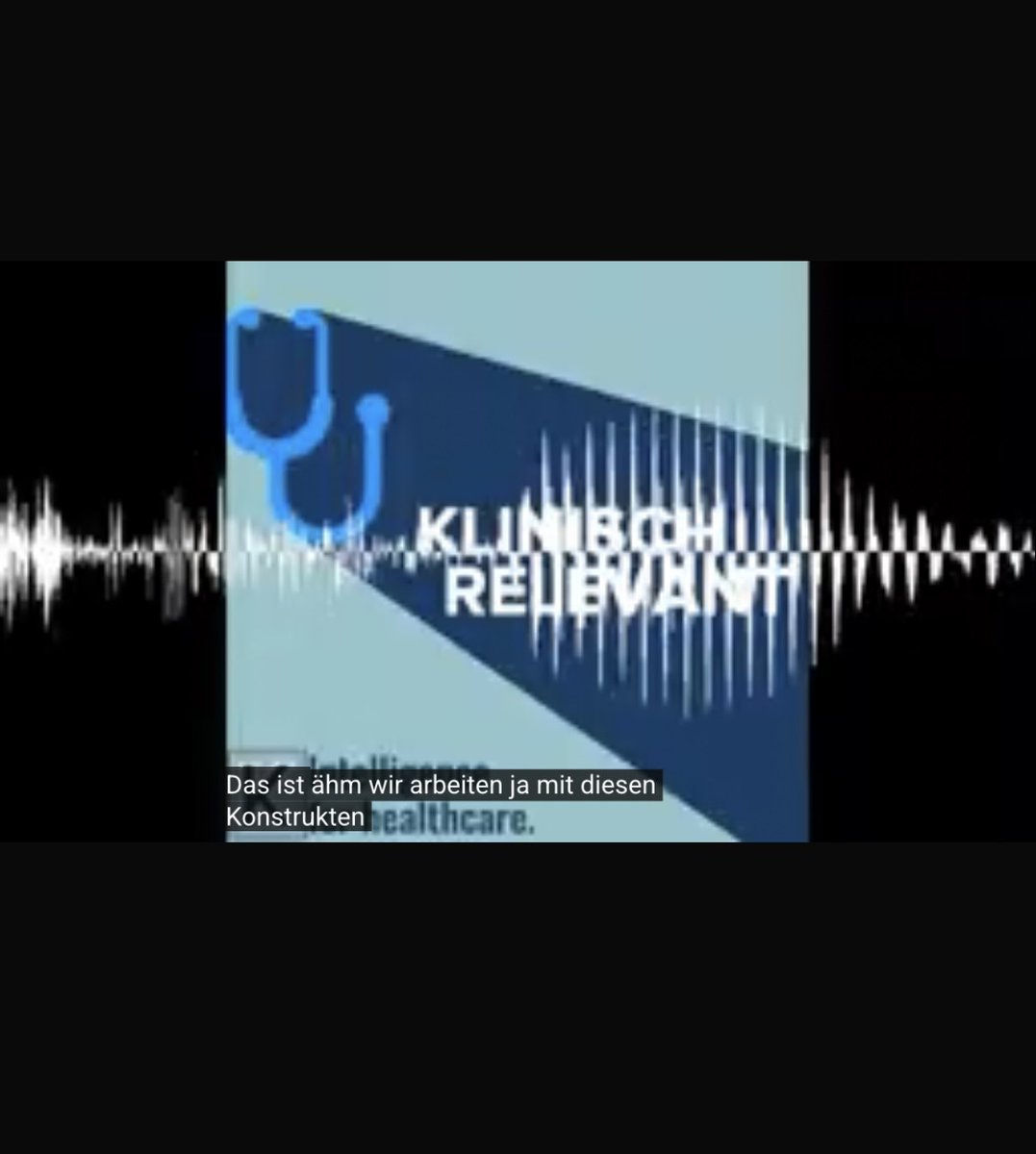
7/ Besonders bemerkenswert ist die offene Formulierung im Podcast:
„Wir arbeiten ja mit diesen Konstrukten.“
Das ist zumindest ehrlich:
Geglaubt wird an die schwere körperliche Erkrankung #MECFS nicht.




„Wir arbeiten ja mit diesen Konstrukten.“
Das ist zumindest ehrlich:
Geglaubt wird an die schwere körperliche Erkrankung #MECFS nicht.



• • •
Missing some Tweet in this thread? You can try to
force a refresh