Спеціалісти - вибачайте за неточності, буду спрощувати.
Окрім того, я ще в Україна не бачив лікарні, де до складної інтубації було б готово все згідно тому самому DAS протоколу (хоча, можливо, десь таке і є). Як би там не було, готовнісьть до тяжкої інтубації у нас не універсальна.
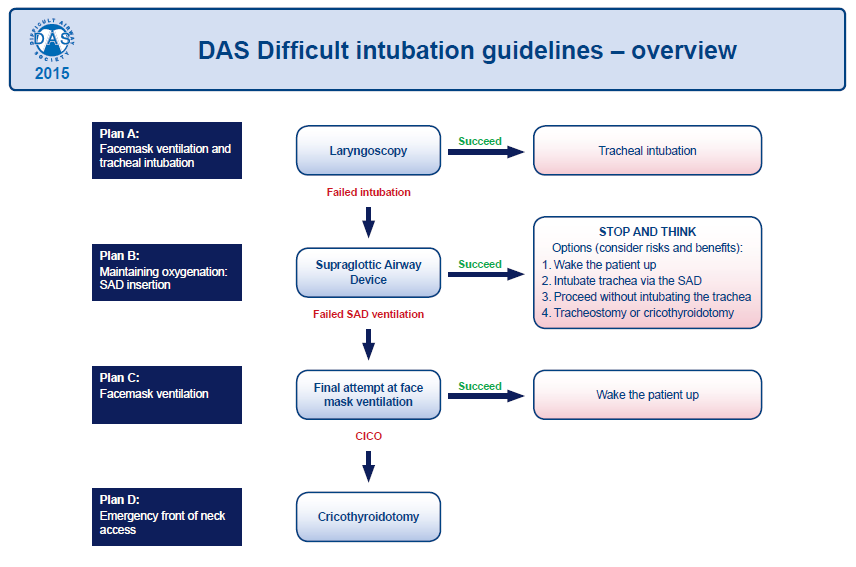
Але я вже заліз в проблему складних ДШ, про які можу пиздіти вічно, а тред був про ШВЛ. Тому нате вам DAS протокол, припустимо, що пацієнт у нас успішно інтубований і перейдемо до, власне, ШВЛ.
Для того, щоб розуміти чим ми оперуємо, треба розібратися в основних поняттях: тиск, об'єм і потік.
Якщо вам потрібно пояснення, що таке об'єм, то далі можете не читати.
Більшість режимів знаходяться десь посередині, і гарантують вам якийсь об'єм, але не будуть заважати вашим спробам бути сильним і незалежним. Ці режими відрізняються між собою тим, як саме вони будуть все це робити.
По-перше, частоту дихання. Вона у здорової людини десь 10-12 за хв. Не знаю звідки взялась ця дурня про 16-22.
Далі FiO2, відсоткову частку кисню у газовій суміші. 100% кисень допустимий лише на дуже короткі проміжки часу.
Також PEEP - тиск в кінці видиху, що буде тримати альвеоли легень розкритиме і не дасть ім спадатися, утворюючи ателектази - області спадання.
До речі, об'єми підбираються із розрахунку 6-8 мл/кг ідеальної маси тіла (тому що від кількості жиру об'єм легень не залежить).
MV - хвилинна вентиляція - це добуток дихального об'му Vt та частоти дихання f. В нормі десь 5-8 л/хв.
Як ви розумієте, примусово вентилювати людину можно лише в комі або в седації, тому що ми не робимо однакові вдихи з математично точними інтервалами.
Якщо ж пацієнти вже вентилюються-седуються, за ними потрібен особливий догляд. По-перше, міняти позицію. При ГРДС рекомендують вентилювати на животі.
Окрім того, потрібно періодично відсмоктувати слиз/гній з трахеобронхіального дерева. Це називається санація дихальних шляхів. Робить це персонал відділення ІТ, а періодично повинні приходити бронхоскопісти.
Тред добігає кінця, тому що ніби з основ розказав все. Чекаю цікавих доповнень і виправлень від спеціалістів, пишіть їх у перший твіт.
Питання і проханння розказати про щось ще - туди ж.
Бережіться і мийте руки з милом.