Je vais tacher ici de montrer en quoi ces études sont trompeuses👇
La critique présentée ci dessous est valable pour les deux, qui procèdent du même paralogisme, pour ne pas dire sophisme
nejm.org/doi/full/10.10…
thelancet.com/journals/lance…
Je vais tacher d'être le plus didactique en commençant par un exemple concret
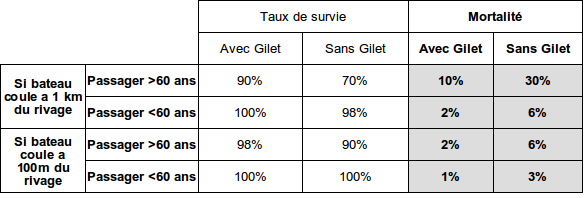
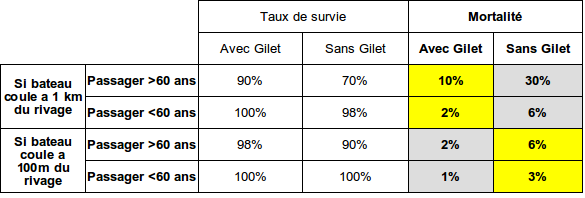
Expérience 1
Prenons 2 bateaux, l'un équipés de gilets, l'autre sans gilets
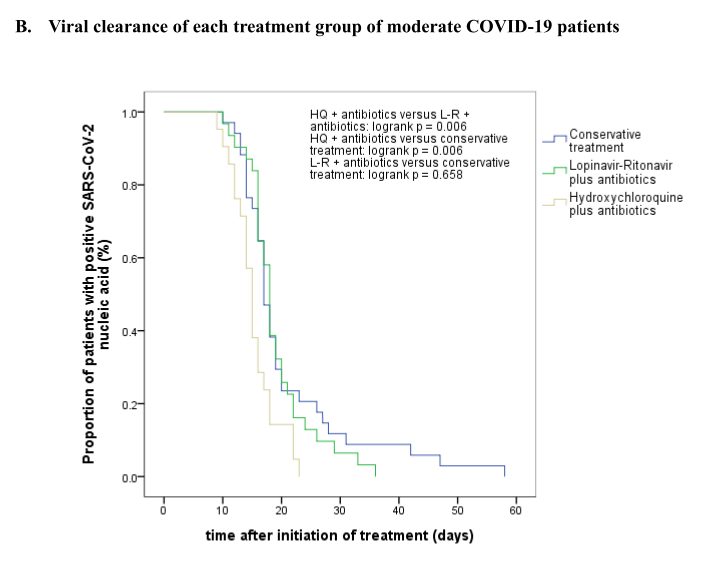
On retrouve alors bien notre facteur 3 de taux de mortalité entre les deux groupes avec (8%) et sans gilets (25%)
C'est comme cela en gros qu'est évaluée l'efficacité d'un traitement (assimilé au gilet de sauvetage) pour un patient malade (dans l'eau) cherchant à guérir (rejoindre le rivage).
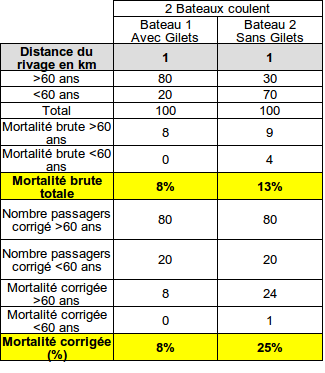
Passons a la 2eme expérience
Bien évidemment, NON
Ms peut on corriger et redresser les disparités entre les deux bateaux?
(et SURTOUT PAS que les gilets de sauvetage AUGMENTE le taux de mortalité)
La réponse est : NON.
Et c'est tout le problème
Voici pourquoi
Il nous est donc impossible d'en déduire que l'utilisation d'un gilet de sauvetage diminue la mortalité d'un facteur 3.
Et c'est exactement le problème des études style Lancet, sur lesquelles nous allons maintenant revenir
On peut le vérifier dans la référence pointé par l'étude :
l'HCQ n'est recommandé QUE dans le cas ou "l'état clinique du patient est suffisamment grave pour justifier un traitement expérimental"
thoracic.org/covid/covid-19…

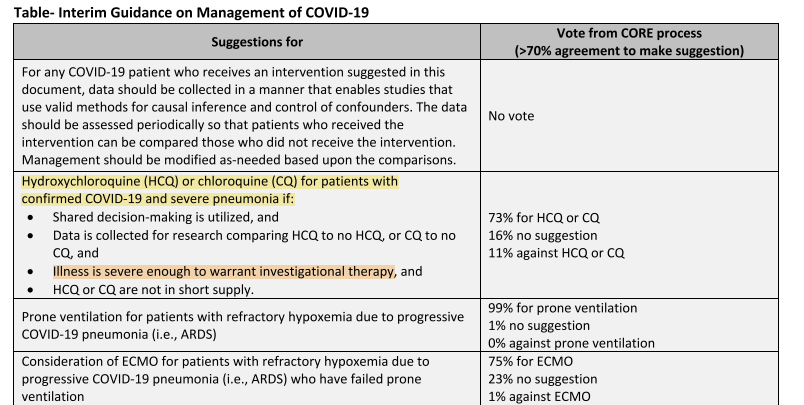
RIEN...
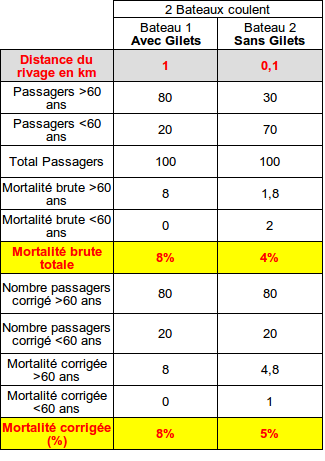
Les données entre elles ne st pas comparables et amènent a des conclusions potentiellement absurdes...
(les gilet de sauvetage augmentent la mortalité, traiter HCQ +/- AZM multiplie par 2 ou 3 la mortalité...)
A savoir que le fait de traiter ou non un patient ne soit pas guidé par l'évaluation de son état clinique présent ou futur
Tout d'abord, la sécurité du traitement HCQ+AZM a été évalué dans une étude dédiée
Conclusion : PAS DE RISQUE de mortalité cardiaque à court terme
ahajournals.org/doi/10.1161/CI…

Celle ci (entre 16 et 23 %) vient en effet de l'état initial des patients : "grave", comme vu dans les guidelines plus haut
Plus le patient est grave, plus il y a de mortalité
Voici qqs une de ces remarques (auxquelles je vais répondre précisément)
Les patients ont un qSOFA et un taux de SPO2<94% similaires au départ
Voyons ensemble pourquoi ces 2 critères ne sont pas pertinent pr démontrer que l'état initial est le mm
Comme rappelé ici, documents officiels a l'appui
Ca tombe bien, une étude publiée le 19 Avril 2020 s'est justement penchée sur la question
annalsofintensivecare.springeropen.com/articles/10.11…
Il y a tout un tas de combinaisons possibles aboutissant a une forte hétérogénéité, tout en garde qSOFA<1 autour de 80%
Non, il ne s'agit pas d'un critère pertinent pour affirmer que les groupes étaient homogènes initialement
Passons maintenant au deuxième critère : le SPO2<94%
(ca arrive)
Afin d'y répondre, l'idéal serait encore une fois de faire appel a la science, et a une étude se penchant sur la question
Ca tombe bien, il y en a une!
Les auteurs ont pour objectif d'évaluer des marqueurs permettant d'anticiper la mortalité des patients Covid
sciencedirect.com/science/articl…



Il explique que la mesure du tx de SPO2 devrait toutefois être interprétée avec précaution,en raison d'erreurs potentielles avec cet indicateur seul
ncbi.nlm.nih.gov/pmc/articles/P…

Enfonçons le papier suivant, décrivant comment évaluer et traiter le Covid
ncbi.nlm.nih.gov/books/NBK55477…
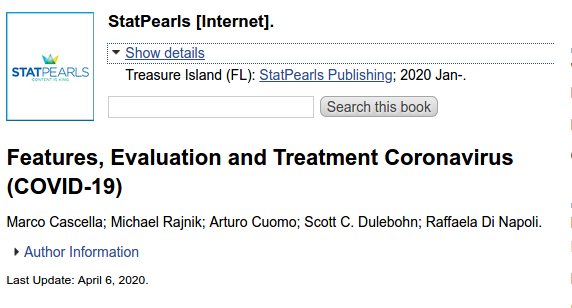
Le taux de SPO2 ne permets de prédire la mortalité que si l'on utilise le seuil de 90%
Ce taux est un critère permettant d'évaluer les pneumonies, mais pas les SDRA par exemple
Avec par ex. des patient non traités entre 90% et 94%, et des patients traités tous <90%
C'est possible
Soit des groupes de patients sévères traités, et des groupes de patients légers non traités
D'autant plus quand on s’aperçoit que la proportion totale de patients traités est faible : 18%
Et par ailleurs quasi 100% des patients non traités en état leger ou modérés, avec les mm niveaux
Elles sont très claires : seuls les patients sévère et très sévères doivent être traités
un groupe de patients légers/modérés non traités
un groupe de patients sévère/très sévère traités
Que peux t on en conclure sur l’efficacité des traitements?
Rien
Il est dc possible que les traitements soient efficace ou non, les données fournies ne le disent pas...
On pourrait alors faire des comparaisons