C'est la énième alerte au variant qui échappe à la neutralisation par les anticorps.
Mais cette fois-ci, il semble que le nouveau venu ait un potentiel d'échappement bien plus significatif.
Cela ne peut qu'être une mauvaise nouvelle. Mais à quel point ?
Mais cette fois-ci, il semble que le nouveau venu ait un potentiel d'échappement bien plus significatif.
Cela ne peut qu'être une mauvaise nouvelle. Mais à quel point ?
Même si rien ne remplace les conditions de la vie réelle (de toute manière, les études in vitro posent aussi la question de la concentration du sérum utilisé, et donc de la possible dilution des anticorps), il est maintenant fort probable que l'efficacité vaccinale
contre l'infection soit de nouveau entamée par l'émergence de ce nouveau variant.
Ce qui rehausse bien sûr l'intérêt d'une troisième dose dans l'optique de limiter la circulation virale au moins à court terme.
Ce qui rehausse bien sûr l'intérêt d'une troisième dose dans l'optique de limiter la circulation virale au moins à court terme.
Mais la perspective de contrôler cette épidémie seulement par le vaccin et en faisant l'économie des gestes barrière semble de nouveau compromise dans un futur proche.
Pourquoi devons-nous contrôler cette épidémie ? Pour protéger les non-répondeurs au vaccin, peut-être pour
Pourquoi devons-nous contrôler cette épidémie ? Pour protéger les non-répondeurs au vaccin, peut-être pour
se protéger soi-même des éventuelles formes longues (nous ne savons pas aujourd'hui dans quelle mesure le vaccin en protège) mais aussi pour apporter notre pierre à l'édifice dans la lute contre l'évolution virale qui menace de produire encore et encore des variants.
En attendant peut-être un vaccin reprogrammé spécialement pour nous immuniser face à Omicron (espérons juste qu'aucun variant préoccupant ne surgisse dans l'intervalle).
En ce qui concerne l'efficacité du vaccin contre les formes graves induites par Omicron, il faut raison garder.
Je n'ai jamais adhéré à l'idée selon laquelle, si on n'a plus assez d'anticorps circulants, on retrouve exactement le même risque que si on n'est pas vacciné du tout.
Je n'ai jamais adhéré à l'idée selon laquelle, si on n'a plus assez d'anticorps circulants, on retrouve exactement le même risque que si on n'est pas vacciné du tout.
Il faudrait pour cela qu'aucun des anticorps en mémoire ne fonctionne, et que la réponse soit aussi lente que si on n'avait jamais rencontré Spike.
Autant dire que ça n'arrivera pas chez tout le monde, loin de là.
Autant dire que ça n'arrivera pas chez tout le monde, loin de là.
On ne peut pas savoir à partir du taux d'anticorps circulants si les cellules mémoires seront réactivées pour produire des anticorps et à quelle vitesse lors d'une infection.
Conclusions :
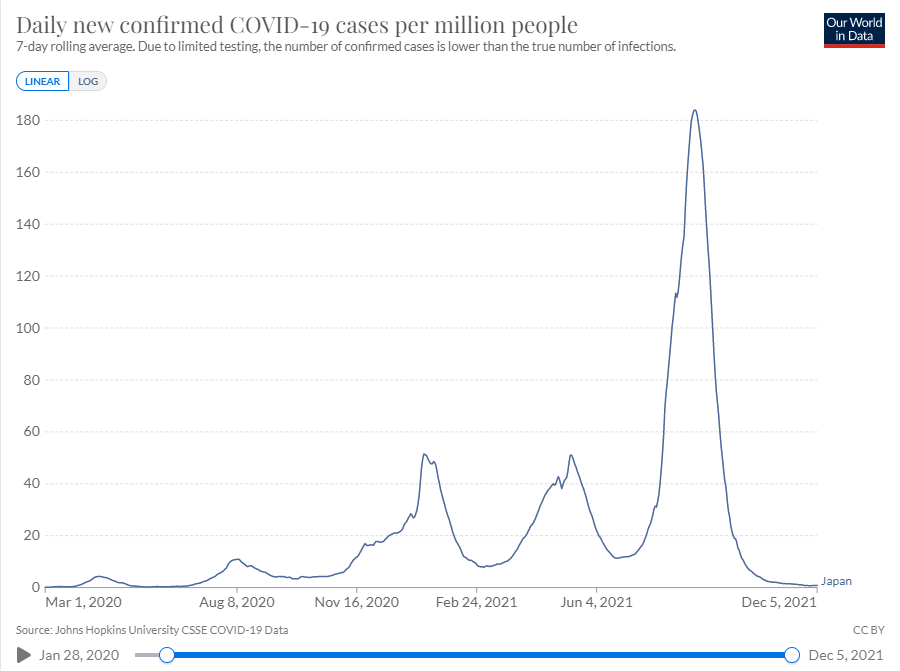
🐞 La transmissibilité accrue d'Omicron par rapport à Delta ne peut pas être une bonne nouvelle.
🐞 Sa propension qui se dessine à réinfecter plus facilement les immunisés non plus.
🐞 La transmissibilité accrue d'Omicron par rapport à Delta ne peut pas être une bonne nouvelle.
🐞 Sa propension qui se dessine à réinfecter plus facilement les immunisés non plus.
🐞 Je ne crois pas à l'hypothèse du variant moins pathogène qui ne repose sur de la fausse logique (ex : s'il est plus contagieux, il devient moins mortel parce que ça s'équilibre).
C'est l'immunisation croissante de la pop° qui rendra indirectement ce virus moins dangereux.
C'est l'immunisation croissante de la pop° qui rendra indirectement ce virus moins dangereux.
🐞 Rien ne dit encore que le vaccin, qui plus est au bout de 3 doses, sera moins efficace contre les formes graves.
🐞 Si la capacité d'Omicron à se propager plus vite que Delta (car plus transmissible et parce qu'il infecte plus facilement les immunisés) se confirme, la perspective d'alléger l'application des gestes barrières s'éloigne en conséquence.
Car même si votre risque individuel de
Car même si votre risque individuel de
faire une forme grave ne changeait pas fondamentalement, une circulation virale plus intense que ce qu'on a connu avec Delta pourrait vite peser sur l'hôpital, surtout en ce moment car le système de santé est exsangue.
🐞 Les gestes barrières sont toujours les mêmes qu'avant (aération maximale + masque en intérieur, voire en extérieur si contacts prolongés et rapprochés).
Éventuellement, on peut se donner pour objectif d'atteindre des concentrations de CO2 encore inférieures dans les lieux clos
Éventuellement, on peut se donner pour objectif d'atteindre des concentrations de CO2 encore inférieures dans les lieux clos
si ce variant est beaucoup trop contagieux.
Quoi qu'il en soit, on n'a pas fini d'entendre parler de ce virus...
Quoi qu'il en soit, on n'a pas fini d'entendre parler de ce virus...
• • •
Missing some Tweet in this thread? You can try to
force a refresh