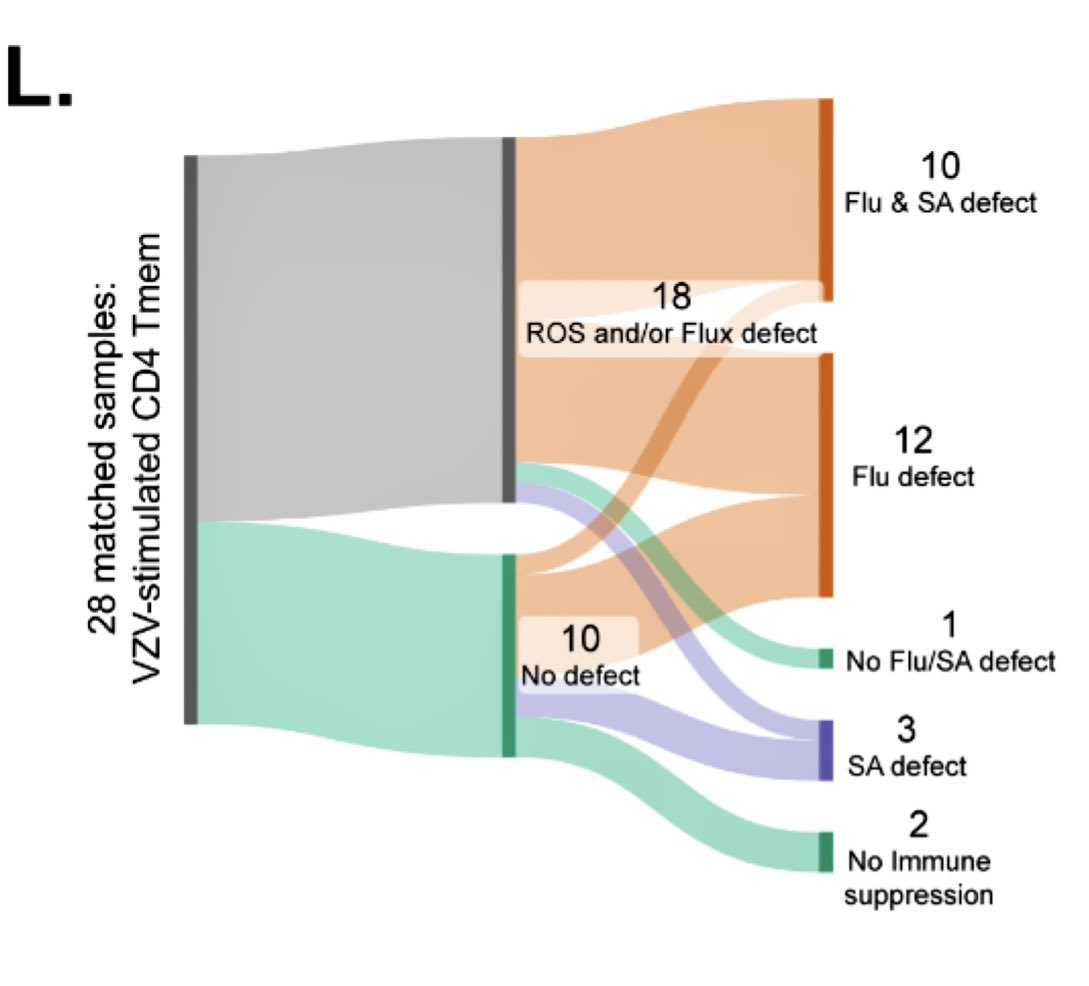
Inzidenz von Epilepsie und Krampfanfällen in den ersten 6 Monaten nach einer #COVID19-Diagnose
Menschen mit einer COVID-19-Infektion haben ein höheres Risiko, innerhalb der nächsten sechs Monate Krampfanfälle oder Epilepsie zu entwickeln als Menschen mit einer…
#LongCovid
Menschen mit einer COVID-19-Infektion haben ein höheres Risiko, innerhalb der nächsten sechs Monate Krampfanfälle oder Epilepsie zu entwickeln als Menschen mit einer…
#LongCovid

Influenza-Infektion, so eine Studie, die in der Online-Ausgabe von Neurology vom 16. November 2022 veröffentlicht wurde. Das erhöhte Risiko war bei Kindern stärker ausgeprägt als bei Erwachsenen. Auch bei Menschen, die nicht wegen einer COVID-19-Infektion ins Krankenhaus mussten, 

war es deutlicher ausgeprägt als bei hospitalisierten Personen. Die Inzidenz von Krampfanfällen innerhalb von 6 Monaten nach einer COVID-19-Erkrankung war um 55% im Vergleich zu Personen, die an Influenza erkrankt waren, erhöht und betrug 0,81 % (95 % CI, 0,75-0,88; HR im 
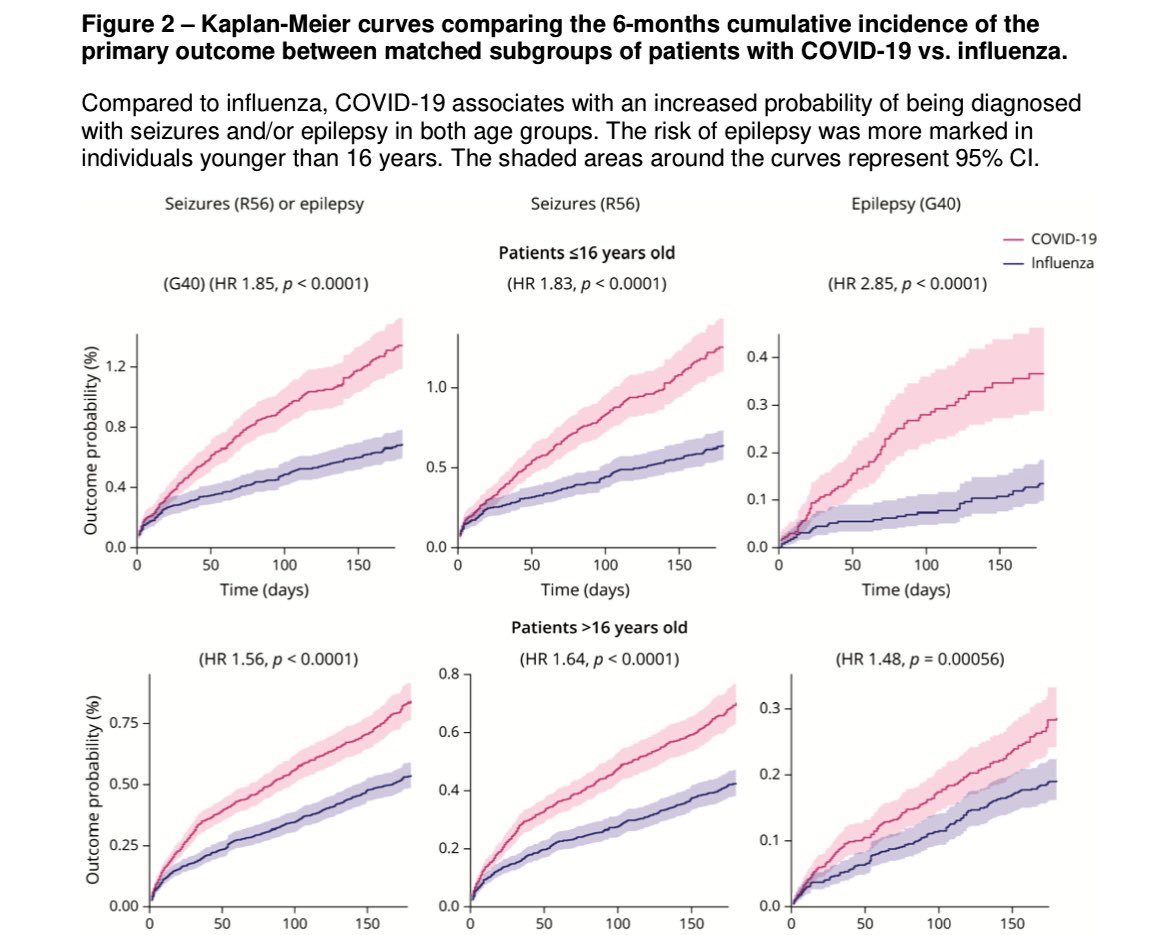
Vergleich zur Influenza 1,55 (1,39-1,74)). Die Inzidenz von Epilepsie war um 87% erhöht und lag bei 0,30 % (0,26-0,34; HR im Vergleich zur Influenza 1,87 (1,54-2,28)). Der Zeitpunkt des höchsten HR-Wertes nach der Infektion unterschied sich nach Alter und Hospitalisierungsstatus. 

"Obwohl das Gesamtrisiko für die Entwicklung von Krampfanfällen oder Epilepsie bei weniger als 1 % aller Menschen mit COVID-19 gering war, könnte dies angesichts der großen Zahl von Menschen, die mit COVID-19 infiziert wurden, zu einem Anstieg der Zahl der Menschen mit
Krampfanfällen und Epilepsie führen", sagte Studienautor Arjune Sen, MD, Ph.D., von der Universität Oxford in England. "Außerdem gibt uns das erhöhte Risiko von Krampfanfällen und Epilepsie bei Kindern einen weiteren Grund, zu versuchen, COVID-19-Infektionen bei Kindern 

zu verhindern.“
Hier der Link zur Studie:
n.neurology.org/content/early/…
#COVID19 #CovidIsNotOver #ProtectTheKids #LongCovid #LongCovidKids #Corona #IsolationspflichtMussBleiben #BringBackMasks #CleanAir #DieMaskeBleibtAuf
Hier der Link zur Studie:
n.neurology.org/content/early/…
#COVID19 #CovidIsNotOver #ProtectTheKids #LongCovid #LongCovidKids #Corona #IsolationspflichtMussBleiben #BringBackMasks #CleanAir #DieMaskeBleibtAuf
• • •
Missing some Tweet in this thread? You can try to
force a refresh