La #vacuna A tiene un 60% de eficacia, y la B un 90%
¿Esto significa que la A es peor, o que la A sólo me protege un 30% menos, o que B genera más anticuerpos que la A?
¡NO!
Abro #hilo para explicar de qué hablamos sobre la eficacia de las vacunas contra la #COVID19
¿Esto significa que la A es peor, o que la A sólo me protege un 30% menos, o que B genera más anticuerpos que la A?
¡NO!
Abro #hilo para explicar de qué hablamos sobre la eficacia de las vacunas contra la #COVID19
NOTA: Haremos una simplificación estadística para que se entienda el concepto de lo que estamos diciendo y no enredarnos en tecnicismos. La idea es entender por qué no me tengo que preocupar o alegrar de que la eficacia sea del 60% o el 90%. Cualquier error, mea culpa.
1/ Ese 60 o 90% se define como la RRR o Reducción del Riesgo Relativo y no tiene nada que ver con la cantidad de anticuerpos que genera un individuo.
De entrada, es un concepto sólo aplicable a POBLACIONES, no puede usarse en INDIVIDUOS.
De entrada, es un concepto sólo aplicable a POBLACIONES, no puede usarse en INDIVIDUOS.
2/ Este número surge de los estudios que los laboratorios hacen a la hora de ver si sus vacunas funcionan. La idea es comparar dos grupos de personas, uno a los que se les inyecta un placebo y otros a los que se inyecta vacuna, y ver cuántos casos de COVID19 hay en cada grupo. 
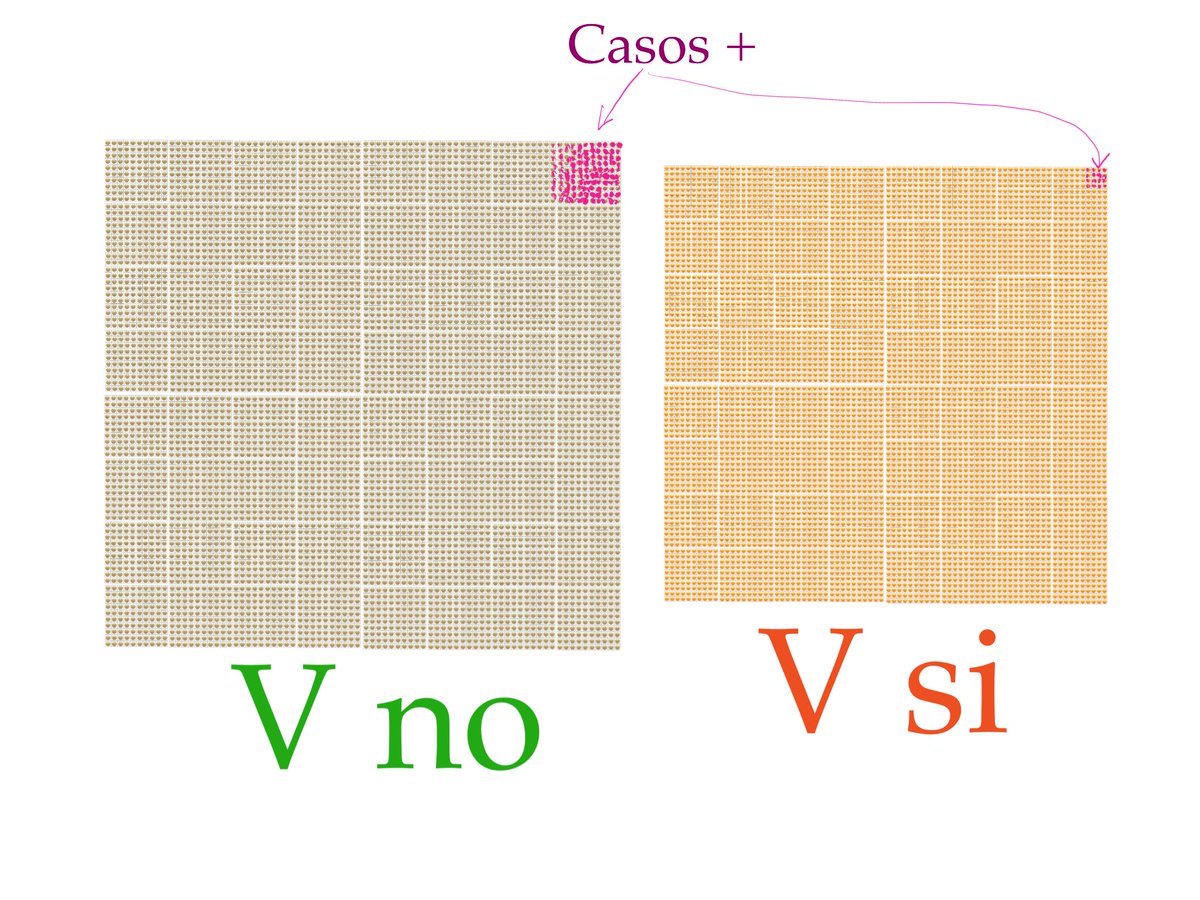
3/De entrada vemos que el número de individuos en cada grupo no es exactamente el mismo (sí muy parecido), por lo que para comparar los grupos y hacerlo visual hablaremos de porcentajes. Calcularemos cuántos casos de COVID19 hemos observado por cada 100 personas en cada grupo: 
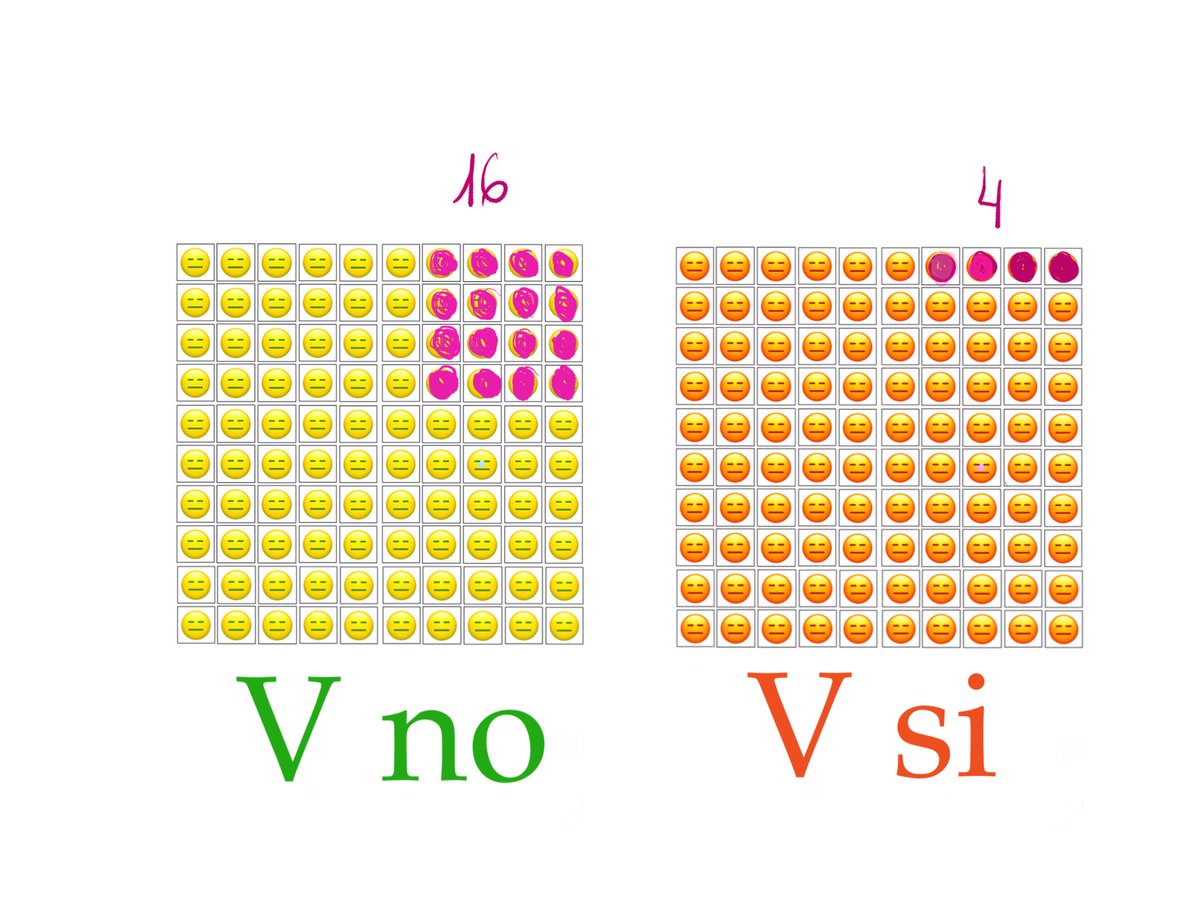
4/En nuestro ejemplo, vemos que en el grupo de los no vacunados, tenemos 16 casos (16%), y en el de los vacunados, 4 casos (4%).
Se define Riesgo (R) como la probabilidad de tener la infección, que será:
V no: 16/100=0,16
V si:4/100=0,04
¿Para qué nos sirve todo esto?
Se define Riesgo (R) como la probabilidad de tener la infección, que será:
V no: 16/100=0,16
V si:4/100=0,04
¿Para qué nos sirve todo esto?
5/ Si en la población sin vacunar el riesgo es de 0,16 y en la vacunada es de 0,04, resulta que he reducido de manera absoluta el riesgo en 0,16-0,04=0,12, esto es, 12 casos menos por cada 100 personas vacunadas. 
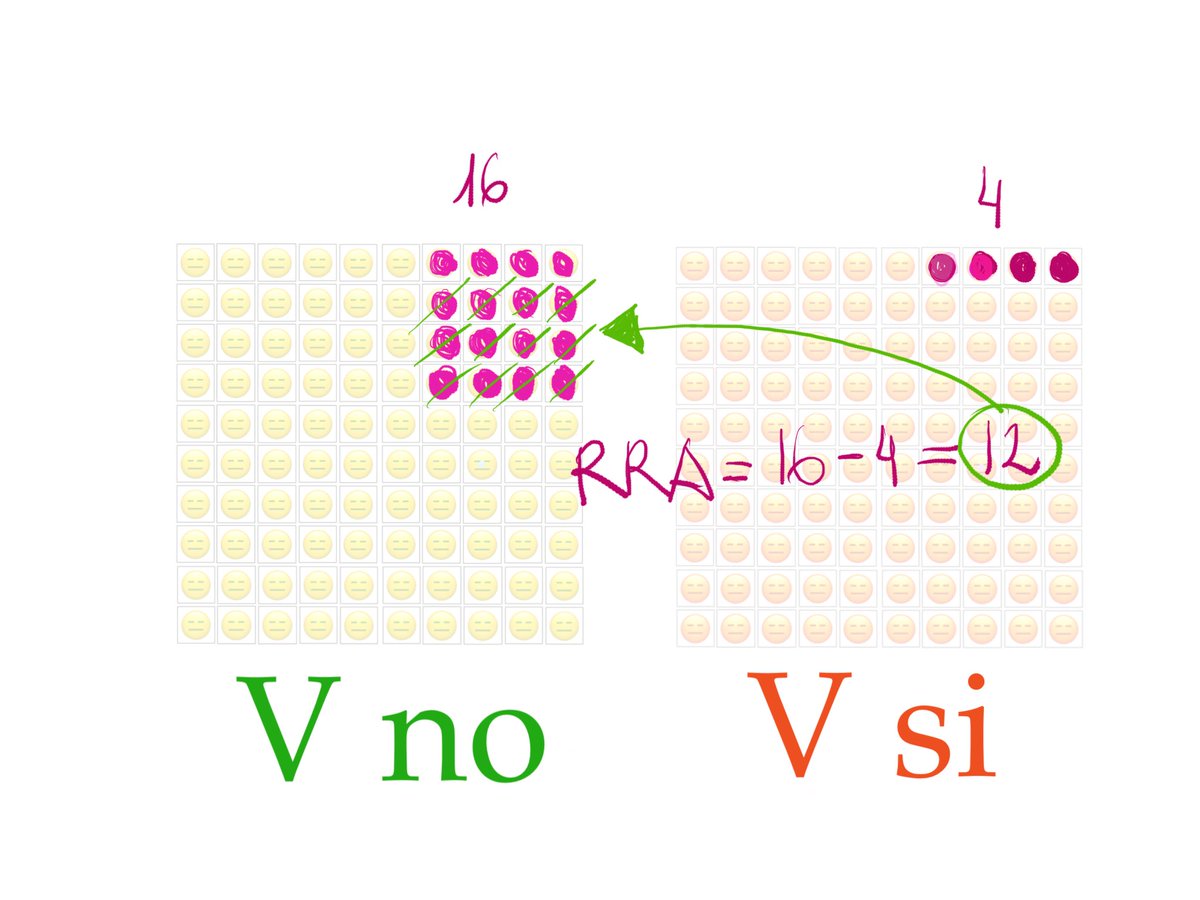
6/Si bien este dato es muy interesante existe otra manera de mirarlo: esos 12 casos evitados con la vacuna, ¿qué proporción suponen sobre el total de casos totales potenciales (16)? Pues haciendo cálculos sencillos nos sale un 75%: la Reducción De Riesgo Relativo 
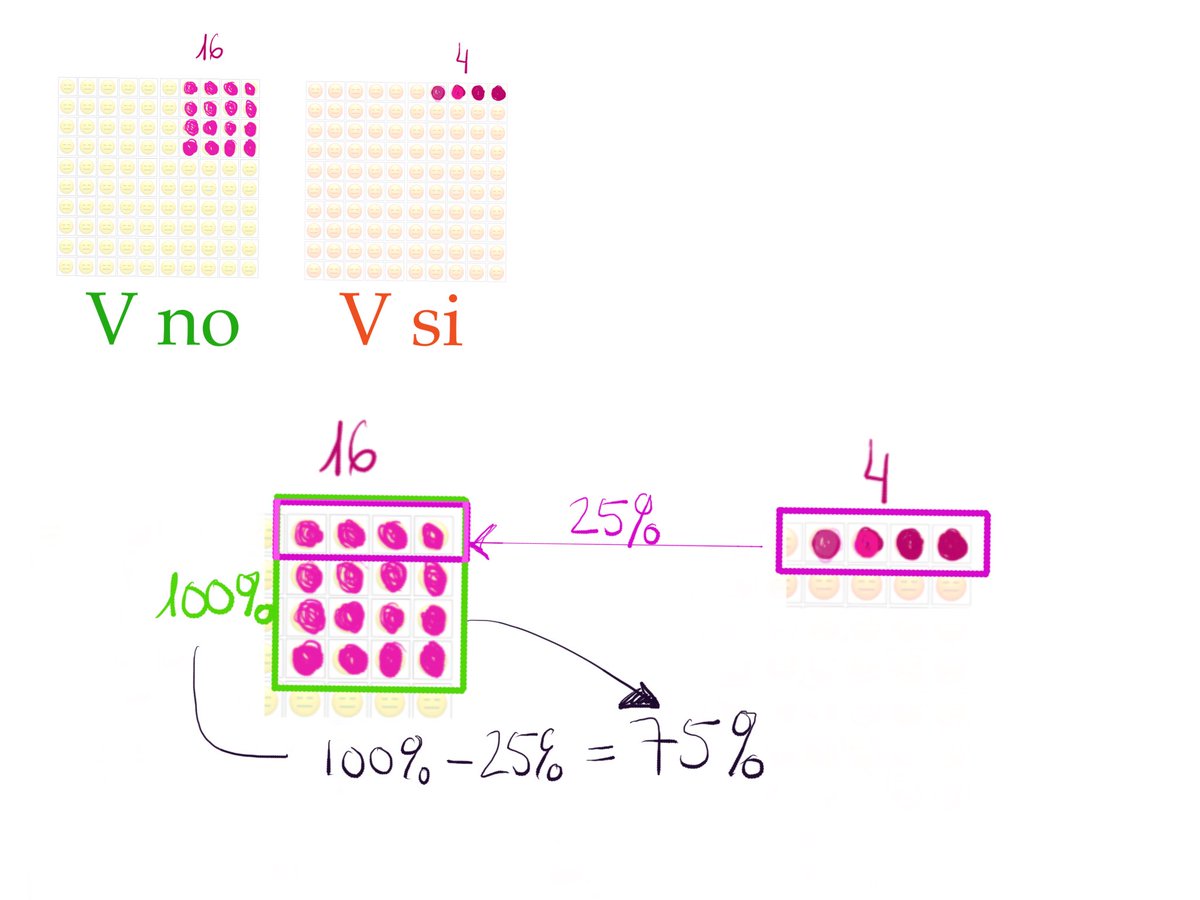
7/Como vemos, los 4 casos en el grupo de los vacunados suponen el 25% de los casos en el grupo de no vacunados, y los 12 casos evitados, el 75% de esos 16.
Decimos que la eficacia de la vacuna es del 75% porque habríamos evitado el 75% de los casos que tendríamos de no vacunar
Decimos que la eficacia de la vacuna es del 75% porque habríamos evitado el 75% de los casos que tendríamos de no vacunar
8/Es interesante señalar que no hablamos de anticuerpos ni de un grado concreto de protección individual, sino de un determinado efecto poblacional. Y además, hemos de hacer una serie de consideraciones respecto a la tentación de comparar una vacuna con otra.
9/ Cada vacuna se ha testado en poblaciones diferentes de países diferentes, con cepas circulantes diferentes y con criterios diferentes para definir qué es un caso de COVID19, por lo que NO son comprables ni estos datos implican que una sea mejor que otra
10/Este dato concreto ser refiere a la muestra del estudio, no a la población general. Para extrapolarlo se hacen cálculos estadísticos y se establece un intervalo de confianza, un rango de valores donde estará el valor real, por ejemplo 60+/-8%, esto es, entre 52 y 68%
11/ Lo interesante es que tenemos vacunas que ofrecen RRR desde el 60 al 90%, esto es, estarían evitando aproximadamente entre el 60 y el 90% de los casos de COVID19, lo que supone un impacto brutal.
¡Incluso si fuera del 50 o del 40% sería beneficioso visto lo visto!
¡Incluso si fuera del 50 o del 40% sería beneficioso visto lo visto!
12/ Por lo tanto, no seamos reacios a la hora de no aceptar una vacuna por esa supuesta “menor” eficacia vacunal, porque NO SIGNIFICA MENOR PROTECCIÓN, y como prueba, lo que está ocurriendo en países donde se ha vacunado masivamente.
13/ Este magnífico artículo explica con todo el rigor estadístico esta cuestión, y además, te sorprenderá por qué la vacuna que supuestamente tiene menos eficacia, es quizás la más interesante…
ideal.es/sociedad/salud…
ideal.es/sociedad/salud…
14/ Espero haber despejado dudas y no haber cometido ningún error grosero. Cualquier corrección al respecto será bienvenida.
En cualquier caso, vacúnate por ti y por todos.
¡Gracias!
En cualquier caso, vacúnate por ti y por todos.
¡Gracias!
• • •
Missing some Tweet in this thread? You can try to
force a refresh