Zusammenhang von Autoantikörpern im Liquor (Gehirn- und Rückenmarksflüssigkeit) mit kognitiven Beeinträchtigungen beim Post-COVID-19-Syndrom
Neurologische Symptome, insbesondere kognitive Defizite, sind beim Post-#COVID19-Syndrom (PCS) häufig. 🧵
#LongCovid #MECFS #Coronavirus
Neurologische Symptome, insbesondere kognitive Defizite, sind beim Post-#COVID19-Syndrom (PCS) häufig. 🧵
#LongCovid #MECFS #Coronavirus
Neben anderen könnten Autoimmunprozesse eine Schlüsselrolle spielen.
Hier werden die Daten einer prospektiven Studie vorgestellt, die zwischen September 2020 und Dezember 2021 an zwei deutschen Universitätskliniken mit neurologischen Spezialambulanzen durchgeführt wurde. Fünfzig
Hier werden die Daten einer prospektiven Studie vorgestellt, die zwischen September 2020 und Dezember 2021 an zwei deutschen Universitätskliniken mit neurologischen Spezialambulanzen durchgeführt wurde. Fünfzig

Patienten mit selbstberichteten kognitiven Defiziten als Hauptbeschwerde des PCS und verfügbaren Serum- und Liquorproben wurden eingeschlossen. Es wurden Autoantikörper gegen intrazelluläre und Oberflächenantigene in Serum und Liquor nachgewiesen und auf einen Zusammenhang mit 

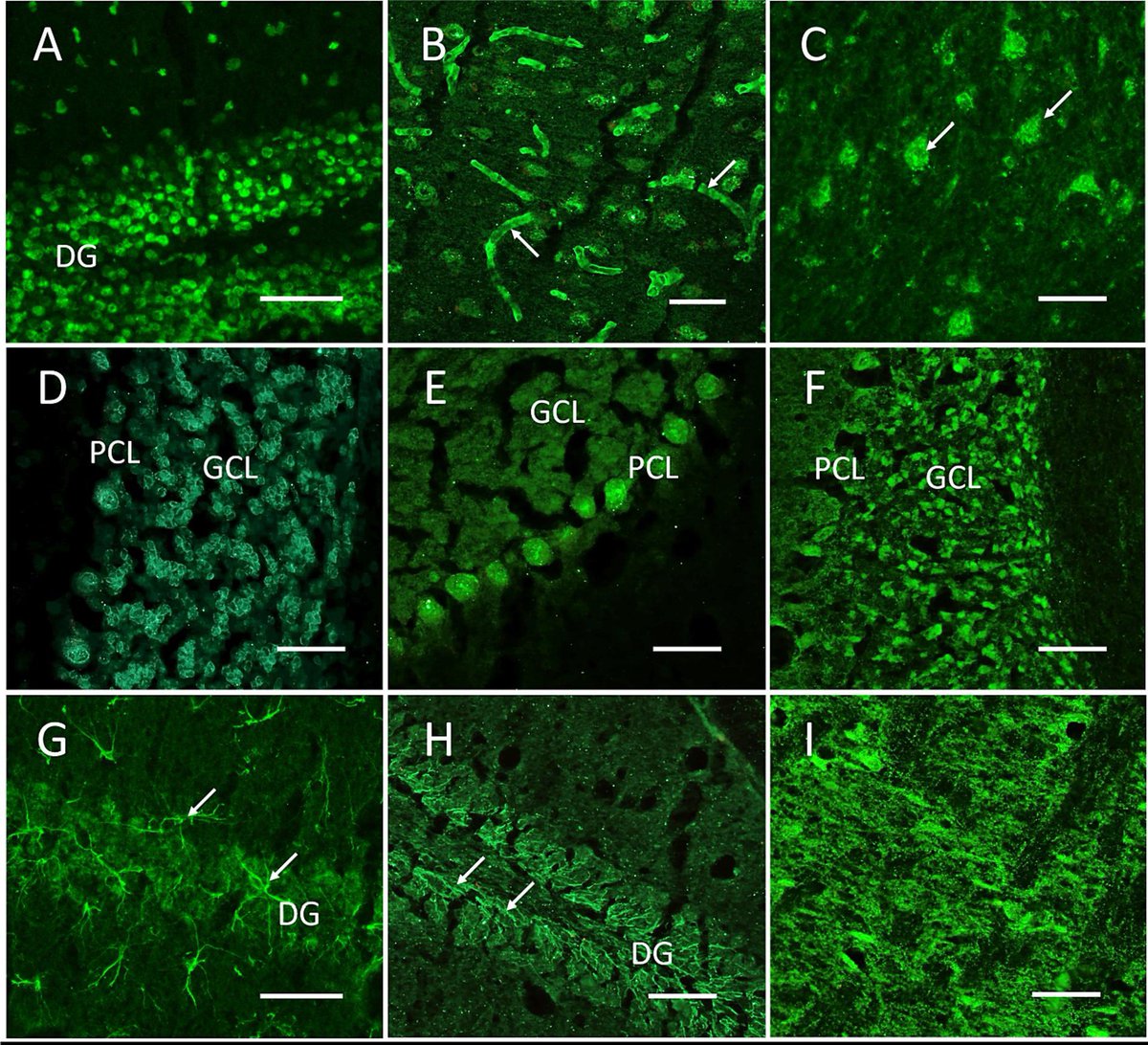
kognitiven Screening-Tests untersucht. Antineuronale Autoantikörper wurden bei 52 % aller Patienten gefunden: n = 9 nur im Serum, n = 3 nur im Liquor und n = 14 in beiden, darunter solche gegen Myelin, Yo, Ma2/Ta, GAD65 und NMDA-Rezeptor, aber auch eine Vielzahl unbestimmter
Epitope in Hirnabschnitten. Dazu gehörten zerebrales Gefäßendothel, Purkinje-Neuronen, Körnerzellen, Axonanfangssegmente, astrozytäre Proteine und Neuropil der Basalganglien oder des Hippocampus sowie ein bisher unbekanntes perinukleäres Randsaummuster.
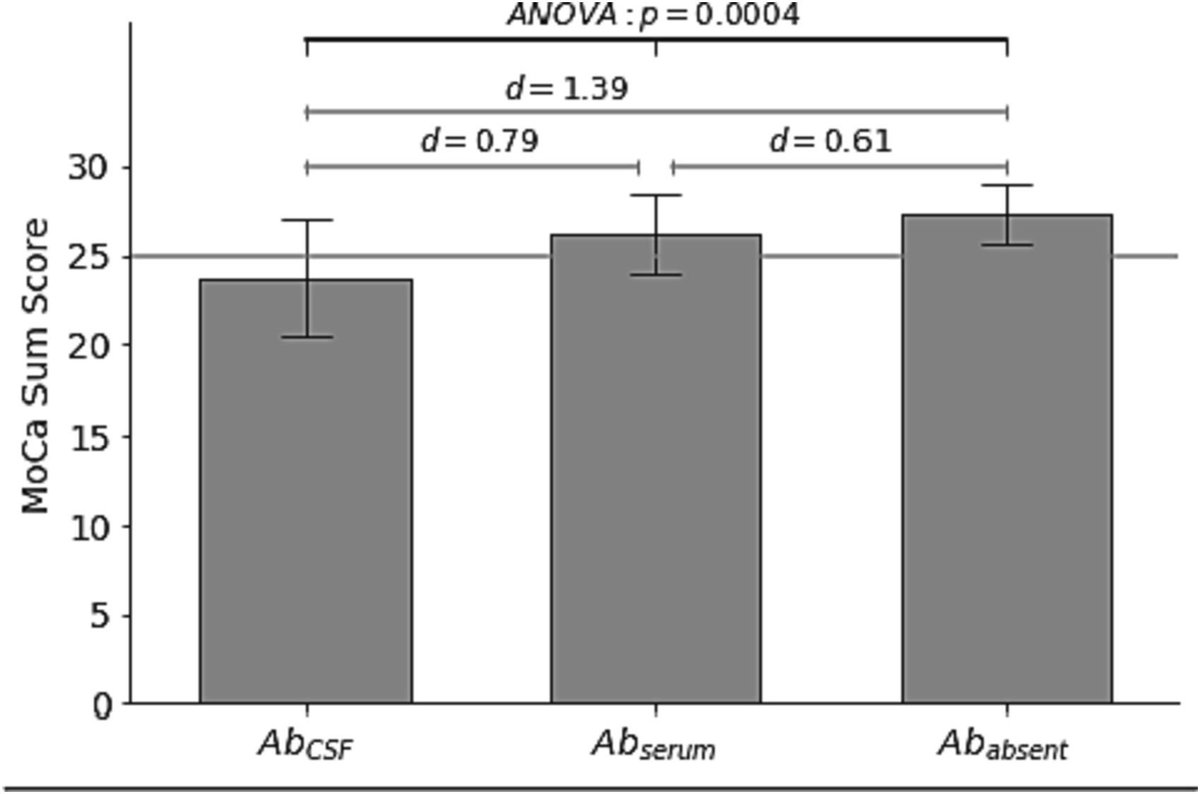
Schlussfolgerungen: Autoantikörper gegen Hirnepitope sind bei PCS-Patienten weit verbreitet und stehen in engem Zusammenhang mit pathologischen kognitiven Screening-Tests, insbesondere wenn sie im Liquor gefunden werden. Mehrere zugrundeliegende Autoantigene müssen erst noch
experimentell identifiziert werden. Weitere Forschungsarbeiten sind erforderlich, um die klinische Relevanz dieser Autoantikörper zu klären, einschließlich kontrollierter Studien, die die potenzielle Wirksamkeit einer Antikörper-depletierenden Immuntherapie bei PCS untersuchen.
Es wurde eine große Häufigkeit von anti-neuronalen Autoantikörpern bei Patienten mit vorherrschenden kognitiven Defiziten bei PCS und ohne anderen Grund für die kognitive Dysfunktion. Interessanterweise war die Korrelation zwischen den kognitiven Defiziten und den Autoantikörpern
besonders stark, wenn die Antikörper im Liquor vorhanden waren. Die Ergebnisse unterstützen das Konzept, dass humorale Autoimmunität zur Entwicklung kognitiver Beeinträchtigungen bei einigen PCS-Patienten beitragen kann. Die Muster der anti-neuronalen und anti-glialen 
Autoantikörper in Serum und Liquor überschneiden sich mit denen, die bei akuter #COVID19 beobachtet wurden.
sciencedirect.com/science/articl…
#LongCovid #MECFS #Covid_19 #Coronavirus #SARSCoV2 #CovidIsNotOver #MaskUp #CleanAir #ImpfenSchuetzt #CovidRoulette #ProtectTheKids
sciencedirect.com/science/articl…
#LongCovid #MECFS #Covid_19 #Coronavirus #SARSCoV2 #CovidIsNotOver #MaskUp #CleanAir #ImpfenSchuetzt #CovidRoulette #ProtectTheKids
• • •
Missing some Tweet in this thread? You can try to
force a refresh